RESUMO
Objetivo: Analisar a utilizaçao do Curativo sob Pressao Negativa (CPN) como adjuvante no tratamento com Matriz de Regeneraçao Dérmica (MRD) no tratamento de feridas em geral, em crianças atendidas no Serviço de Cirurgia Pediátrica do Hospital Infantil Joana de Gusmao (HIJG). Método: Foram analisados todos os prontuários de crianças submetidas ao implante de MRD associada ao CPN, no período de janeiro de 2009 a março de 2010, totalizando 18 pacientes. Resultados: A idade pré-púbere (33,33%) e o sexo masculino (61,11%) predominaram. O trauma foi a indicaçao de uso de MRD e CPN mais frequente (44,44%). Os membros inferiores foram os principais locais de implante de MRD (77,78%). A complicaçao inicial mais comum foi o hematoma, e a média de pega da matriz foi de 90,56%. O tempo médio de maturaçao da MRD com a utilizaçao do CPN foi de 15,88 dias. A quantidade de trocas de curativos foi, em média, de 3,06 procedimentos. Obteve-se como desfecho final o enxerto de pele em 100% dos casos, sendo a média de pega de 93,62%. Conclusoes: O CPN oferece vantagens no tratamento adjuvante à MRD, como um menor número de trocas de curativos, reduçao no tempo maturaçao da MRD, e reduçao do tempo de internaçao hospitalar.
Palavras-chave:
Pele artificial. Tratamento de ferimentos com pressão negativa. Cicatrização de feridas.
ABSTRACT
Purpose: To analyze the use of Negative Pressure Wound Therapy (NPWT) in the adjuvant treatment of Dermal Regeneration Template (DRT), in the treatment of wounds in general, in children treated in the Pediatric Surgery service, at Children's Hospital Joana de Gusmao. Methods: The medical files of all children submitted to DRT application with NPWT as adjuvant from January 2009 to March 2010 were accessed, in a total of 18 patients. Results: Most of the patients were preteenagers (33.33%) and males (61.11%). Trauma was the major indication for use of DRT and NPWT (44.44%). Lower limbs were the main sites of implantation of DRT (77.78%). The main early complication after DRT implantation and use of NPWT was the hematoma (50%), and the mean take rate of the DRT was 90.56%. On average, the maturation time of DRT using the NPWT was 15.88 days. The amount of dressing's changes was on average 3.06 procedures. The final outcome was skin grafting in 100% of cases. The epidermal graft achieved the average take rate of 93.62%. Conclusions: The NPWT offers advantages in the adjuvant treatment of DRT, as less frequent dressing changes, reduction of the maturation time of DRT, and shorter hospitalization.
Keywords:
Skin, artificial. Negative-pressure wound therapy. Wound healing.
Embora avanços tecnológicos na área médica venham aumentando a sobrevivência de pacientes pediátricos nos últimos 20 anos, o manejo de feridas agudas e crônicas de várias etiologias nestes pacientes geralmente se constituem como um desafio1. Grandes defeitos cutâneos resultantes de injúrias graves, frequentemente, sao tratados com cirurgias reconstrutivas extensas, com longos períodos de hospitalizaçao, além de risco de infecçao2.
A maioria das lesoes de partes moles em crianças possui uma significativa morbidade, incluindo trocas frequentes de curativos, ansiedade por parte do paciente e dos familiares em relaçao à dor, longo tempo de internaçao hospitalar, e um grande potencial para a realizaçao de diversos procedimentos cirúrgicos durante o tratamento3. A importância de reduzir o tempo de fechamento dessas feridas complexas é um aspecto crítico quando estamos lidando com pacientes pediátricos. O retorno desses pacientes rapidamente às suas atividades rotineiras pode melhorar tanto o seu bem estar como dos membros da família4.
Entre os substitutos de pele mais utilizados em todo o mundo e em uso na prática clínica diária, encontra-se a matriz de regeneraçao dérmica (MRD), desenvolvida para utilizaçao em pacientes queimados e descrita por Yannas & Burke5, em 1980. No serviço de cirurgia pediátrica do Hospital Infantil Joana de Gusmao (HIJG), a MRD vem sendo utilizada no tratamento de queimados desde 20026,7.
Recentemente, o curativo sob pressao negativa (CPN), primariamente descrito por Argenta e Morykwas8,9, no ano de 1997, tem sido utilizado para acelerar a maturaçao da MRD, pelo fato de estimular a angiogênese local. O curativo a vácuo tem sido citado frequentemente na literatura como uma excelente alternativa para o tratamento de feridas e tem sido indicado para uma variedade de lesoes, que incluem feridas agudas, como queimaduras, lesoes extensas de partes moles e ressecçoes cirúrgicas, além de feridas crônicas, como escaras, infecçoes e deiscência de feridas operatórias, entre outras3,10-13.
A terapia com pressao negativa tem sido empregada em associaçao à MRD com o objetivo de melhorar o tempo de angiogênese14, reduzindo assim o tempo da vascularizaçao completa do enxerto. Dessa forma, poderiam ser reduzidos os custos hospitalares, os riscos de complicaçoes associados com os procedimentos cirúrgicos e, finalmente, o tempo em que o paciente ficaria disponível à biointegraçao do seu enxerto.
A comunidade científica vem fazendo pesquisas com o CPN há muito tempo, e já se descobriram muitas qualidades e benefícios na utilizaçao da técnica. Porém, por ser uma técnica relativamente nova, um número maior de estudos a respeito do curativo ainda é necessário15.
O propósito desse estudo é analisar os resultados obtidos com a utilizaçao do CPN como adjuvante no tratamento com MRD em crianças atendidas no Serviço de Cirurgia Pediátrica do HIJG, no período de janeiro de 2009 a março de 2010.
MÉTODO Foram analisados todos os prontuários de pacientes submetidos ao tratamento de feridas de qualquer etiologia com MRD e CPN no HIJG, durante o período de janeiro de 2009 a março de 2010, sendo este, portanto, um estudo descritivo observacional transversal retrospectivo. Os prontuários foram selecionados a partir dos registros computadorizados de cirurgias do Centro Cirúrgico do HIJG e acessados por meio do Serviço de Arquivo Médico e Estatístico (SAME) do HIJG.
Foram selecionados para o estudo os 18 pacientes que receberam o tratamento cirúrgico utilizando MRD e CPN simultaneamente. Foram excluídos todos os pacientes que nao se encaixaram nos critérios acima ou cujos pais nao assinaram o termo de consentimento.
O perfil das crianças foi analisado de acordo com idade, sexo, indicaçao de uso da MRD, regiao corporal acometida, tempo de maturaçao e percentual de pega da MRD, complicaçoes pós-operatórias, número de trocas do curativo, resultado final e percentual de pega do enxerto de pele.
Em relaçao à idade, os pacientes foram distribuídos seguindo os critérios de faixa etária de Marcondes16, classificando-se em: lactente (> 29 dias e
< 2 anos); pré-escolar (> 2 e
< 6 anos); escolar (> 6 e
< 10 anos); pré-púbere (> 10 e
< 15 anos) e púbere (> 15 e
< 20 anos).
Analisou-se o tempo de maturaçao da MRD de acordo com a coloraçao no leito da lesao a cada troca de curativo, que evolui de vermelho, num estágio mais precoce, até a fase madura, com coloraçao laranja-amarelada.
Após a coleta dos dados no protocolo pré-estabelecido, esses foram arquivados, compilados, catalogados e analisados utilizando-se o programa Microsoft Excel 2003, sendo feita a análise da frequência e tabulaçao cruzada das variáveis de interesse.
Este trabalho foi avaliado e aprovado pelo Comitê de Ética em Pesquisa em Seres Humanos do HIJG, segundo protocolo número 011/2010.
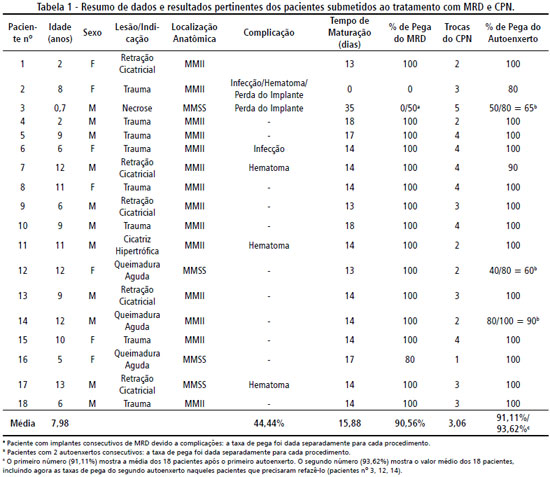
RESULTADOS Um resumo dos resultados, complicaçoes e outros aspectos pertinentes encontram-se na Tabela 1.
Em relaçao ao sexo, das 18 crianças, 11 (61,11%) eram do sexo masculino e 7 (38,89%) do sexo feminino, com uma razao de 1,57: 1, dados estes corroborados por outros estudos17. O achado de maior incidência no sexo masculino vai ao encontro da epidemiologia do trauma em geral em crianças, onde os meninos sao mais acometidos que as meninas.
No que tange à faixa etária, a idade dos pacientes variou de 7 meses a 13 anos. A média de idade foi de 7,98 anos, e a faixa etária mais prevalente foi a pré-púbere (33,33%), indo ao encontro da literatura pesquisada17,18. Logo após, estiveram os pacientes da faixa etária escolar (27,78%) e os pré-escolares (22,22%). Os pacientes menos acometidos foram representados pelos lactentes (16,67%).
Quanto à indicaçao de uso de MRD e CPN, o trauma foi a mais frequente (44,44%), seguido pela retraçao cicatricial (27,78%) e queimadura de fase aguda (16,67%). As causas menos comuns foram cicatriz hipertrófica (5,56%) e necrose (5,56%).
Os membros inferiores (MMII) foram os principais locais de implante de MRD (77,78%), enquanto os membros superiores (MMSS) perfizeram 22,22%. O predomínio dos MMII vai ao encontro da literatura estudada2,18.
Concernente à porcentagem de pega da MRD, no total dos casos, a média de pega foi de 90,56%, sendo que ocorreu pega total em 15 (83,33%) pacientes. Houve pega parcial em um caso, com média de pega de 80%. Um paciente teve perda total sem novo implante, sendo submetido em seguida a enxerto de pele. Um paciente sofreu perda total com novo implante, tendo a média de pega das duas aplicaçoes de 50% (Tabela 1).
Em relaçao ao tempo de maturaçao da MRD com CPN, a maioria dos pacientes (52,94%) teve maturaçao completa em 14 dias, e no total dos casos, a média foi de 15,88 dias. Nao foi possível contabilizar o tempo de maturaçao do caso de perda total do implante de MRD sem novo implante. O paciente que teve perda total com novo implante teve o tempo de maturaçao contabilizado como a soma dos dois procedimentos, chegando a 35 dias.
No que se refere às complicaçoes do tratamento, dos 18 pacientes, 8 sofreram complicaçoes, o que corresponde a 44,44% dos implantes, sendo a complicaçao mais comum o hematoma, com 4 casos, seguido de 2 casos de infecçao e 2 casos de perda total do implante - um relacionado à presença simultânea de infecçao e hematoma e outro relacionado a nao-aderência da matriz ao leito.
Em relaçao ao número de trocas do CPN, obtivemos uma média de 3,06 procedimentos, variando de 1 a 5 trocas de curativos realizadas. A literatura recomenda trocas a cada 2 a 3 dias, o que elimina o desconforto das trocas diárias tipicamente utilizadas no curativo convencional19.
Obteve-se como desfecho final o autoenxerto epidérmico de pele em 100% dos casos. No total dos casos, a média de pega do autoenxerto foi de 93,62%, onde 13 (72,23%) pacientes apresentaram pega total, 3, pega parcial com necessidade de nova enxertia, e 2, pega parcial.
DISCUSSAO A correta posiçao e a imobilizaçao da MRD é um requerimento absolutamente necessário para o sucesso da sua neovascularizaçao20. A neoderme está adequadamente neovascularizada geralmente após 14 a 28 dias, segundo dados da literatura21. Vários métodos vêm sendo utilizados para imobilizar a MRD, e mais recentemente o CPN, que já vinha sendo usado em tratamento de feridas e para proteger enxertos de pele em diversas situaçoes, está sendo usado com esta finalidade20.
Na literatura pesquisada, o CPN vem sendo indicado para o tratamento de feridas crônicas, agudas, traumáticas, subagudas, deiscências, queimaduras de espessura parcial, úlceras diabéticas, úlceras de pressao, retalhos e enxertos1. Em um estudo prévio realizado em 2009, no HIJG, as principais indicaçoes do uso do CPN foram fratura exposta e ressecçao de cicatriz hipertrófica17.
Por outro lado, a MRD tem sido utilizada com sucesso na reconstruçao de lesoes complicadas, incluindo feridas com leito pouco vascularizado, retraçoes cicatriciais por queimaduras, quelóides, lesoes/queimaduras de espessura total22. Em 2009, no HIJG, as principais indicaçoes do uso da MRD foram uma combinaçao de retraçoes e hipertrofia da escara e retraçoes cicatriciais23.
Recentemente, em estudos utilizando MRD associada ao CPN, Stiefel et al.18 relataram o tratamento para cicatriz hipertrófica na maioria dos casos, enquanto Jeschke et al.2 identificaram o trauma como principal indicaçao da terapia combinada. No presente estudo, o trauma foi a indicaçao de uso de MRD e CPN mais frequente, seguido pela retraçao cicatricial, queimadura de fase aguda, cicatriz hipertrófica e lesao com perda de substância, demonstrando a ampla indicaçao para uso do CPN como adjuvante no tratamento de diferentes tipos de lesoes cutâneas.
Para um uso bem sucedido da MRD, é fundamental atingir uma aderência firme e contínua ao leito da ferida, porque, somente desta forma, uma correta incorporaçao da matriz de regeneraçao dérmica poderá ocorrer adequadamente. Este indispensável contato íntimo, entretanto, pode ser dificultado ou impossível de ser atingido, especialmente em contornos irregulares ou côncavos da superfície corporal, e em crianças pequenas, nas quais uma imobilizaçao constante e apropriada é frequentemente difícil ou impossível de conseguir durante o tratamento18. Os membros superiores e inferiores parecem ser os locais anatômicos com melhores resultados para este tipo de tratamento, principalmente em decorrência da facilidade de manutençao da cobertura com terapia de pressao negativa nestes locais.
Entre os trabalhos revisados, a média de pega por área de superfície de MRD implantada variou entre 95 e 98% com o uso do CPN como adjuvante2,18,20,22,24. No presente estudo, a quantidade de casos com pega total da MRD alcançou valores muito próximos aos encontrados por Stiefel et al.18, e no total dos casos, a média de pega por área de superfície da matriz foi um pouco abaixo da literatura pesquisada, o que pode ser justificado pelas perdas totais ocorridas em nosso estudo e nao nos demais, contribuindo para a leve reduçao encontrada. Estudos com o CPN demonstram que ele melhora a vascularizaçao, reduz o edema e as taxas de infecçao, aumenta a velocidade do fechamento da ferida e otimiza a pega do enxerto de pele, por aumentar seu contato com o leito da lesao25. O uso do CPN em combinaçao com MRD tem sido relatado ultimamente, e tem reduzido o tempo de revascularizaçao da matriz em aproximadamente 10 dias26. No HIJG, o tempo de maturaçao da MRD em estudos anteriores sem uso do CPN era, em média, de 21 dias23, enquanto o tempo médio no presente estudo foi de 15,88 dias. Jeschke et al.2 reduziram o tempo de maturaçao de 24 dias para 10 dias no grupo que recebeu o CPN, com o benefício da reduçao no tempo de internaçao hospitalar. A reduçao no número de dias para maturaçao da MRD encontrada em nosso estudo e nos outros trabalhos que utilizaram a associaçao com CPN parece ser relacionada à capacidade deste curativo de melhorar o aporte sanguíneo no leito da lesao, além de diminuir o edema e o risco de infecçao, segundo dados da literatura15.
No estudo de Stiefel et al.18, as taxas de complicaçao do implante de MRD foram semelhantes às do presente estudo, representando 33% dos casos e incluindo infecçao, seroma e perda total do implante devido à nao-integraçao da matriz. Estas complicaçoes foram relacionadas pelos autores aos já conhecidos problemas especificamente advindos do uso da MRD, e nao associadas ao uso do CPN, o qual age reduzindo a quantidade de secreçao na ferida por meio da sucçao contínua, diminuindo dessa forma o risco de seroma, hematoma e infecçao.
É importante evitar o uso do CPN na presença de infecçao invasiva maciça e sangramento ativo no local da ferida, contraindicaçoes desta terapia no tratamento de feridas agudas, evitando, dessa forma, complicaçoes24. É consenso que minimizar a formaçao do hematoma, otimizando dessa forma o contato do leito da ferida com a MRD e evitando infecçoes e forças de cisalhamento, até que o substituto cutâneo esteja totalmente integrado, é essencial para uma pega ideal da matriz24.
A terapia com o CPN pode ser uma ferramenta eficaz para se atingir as propriedades de adesao desejadas em lesoes de localizaçao complicada e em pacientes potencialmente problemáticos. Quando comparados aos adultos, os lactentes e as crianças sao um grupo de maior risco para a perda do implante de MRD, porque eles nao podem compreender e obedecer às instruçoes direcionadas à proteçao do implante. Portanto, pacientes pediátricos merecem uma indicaçao muito mais relevante para uso de CPN que adultos, especialmente quando superfícies irregulares e em movimento estao envolvidas18. No presente estudo, ocorreram dois casos de perdas totais do implante apesar do uso de CPN. Essas perdas ocorreram em pacientes com lesoes de difícil manejo associadas a complicaçoes - uma relacionada à presença de infecçao e hematoma em um caso de sequela de trauma com deformidade complexa em dorso do pé de uma paciente de 8 anos de idade; outra relacionada a nao-aderência da matriz ao leito, em um lactente de 7 meses, com lesao em membro superior por perda de substância, após evento necrótico no subcutâneo produzido por extravasamento de medicaçao.
Obteve-se como desfecho final o enxerto autólogo de pele em todos os pacientes, indo ao encontro de dados da literatura internacional18,20. A média de pega do autoenxerto apresentou valores muito próximos aos valores da literatura estudada, os quais variaram de 91,5% a 97%18,22,24.
CONCLUSOES O estudo aqui apresentado demonstrou que o CPN acelera a maturaçao da MRD quando comparado ao tratamento convencional de feridas agudas e crônicas que utilizam somente a MRD. Além disso, pode-se observar que esta associaçao traz benefícios no que tange à reduçao do número de trocas do curativo e do tempo de internaçao hospitalar, o que contribui para a reduçao da morbidade desses pacientes. Conclui-se, portanto, que estudos como a presente investigaçao sao de extrema importância para que, cada vez mais, se demonstre e se concretizem os resultados benéficos dessa associaçao no tratamento de feridas na populaçao pediátrica, uma vez que estudos utilizando a terapia combinada ainda sao escassos na literatura.
REFERENCIAS 1. Baharestani M, Amjad I, Bookout K, Fleck T, Gabriel A, Kaufman D, et al. V.A.C. Therapy in the management of paediatric wounds: clinical review and experience. Int Wound J. 2009;6(1):1-26.
2. Jeschke MG, Rose C, Angele P, Fuchtmeier B, Nerlich MN, Bolder U. Development of new reconstructive techniques: use of Integra in combination with fibrin glue and negative-pressure therapy for reconstruction of acute and chronic wounds. Plast Reconstr Surg. 2004;113(2):525-30.
3. Caniano DA, Ruth B, Teich S. Wound management with vacuumassisted closure: experience in 51 pediatric patients. J Pediatr Surg. 2005;40(1):128-32.
4. Gabriel A, Heinrich C, Shores J, Cho D, Baqai W, Moores D, et al. Outcomes of vacuum-assisted closure for the treatment of wounds in a paediatric population: case series of 58 patients. J Plast Reconstr Aesthet Surg. 2009;62(11):1428-36.
5. Yannas IV, Burke JF. Design of an artificial skin. I. Basic design principles. J Biomed Mater Res. 1980;14(1):65-81.
6. Salvato RA. Uso de matriz de regeneraçao dérmica no tratamento cirúrgico de crianças com queimaduras do Hospital Infantil Joana de Gusmao - cinco anos de experiência [Monografia]. Florianópolis: Universidade Federal de Santa Catarina. Curso de Medicina; 2007. 48p.
7. Tomita LA. Uso da matriz de regeneraçao dérmica no tratamento cirúrgico de queimaduras em crianças [Monografia]. Florianópolis: Universidade Federal de Santa Catarina. Curso de Medicina; 2005. 49p.
8. Argenta LC, Morykwas MJ. Vacuum-assisted closure: a new method for wound control and treatment: clinical experience. Ann Plast Surg. 1997;38(6):563-76.
9. Morykwas M, Argenta L, Brown E, McGuirt W. Vacuum-assisted closure: a new method for wound control and treatment: animal studies and basic foundation. Ann Plast Surg. 1997;38:553-62.
10. Butter A, Emran M, Al-Jazaeri A, Ouimet A. Vacuum-assisted closure for wound management in the pediatric population. J Pediatr Surg. 2006;41(5):940-2.
11. Mooney JF, Argenta LC, Marks MW, Morykwas MJ, DeFranzo AJ. Treatment of soft tissue defects in pediatric patients using the V.A.C. system. Clin Orthop Relat Res. 2000;(376):26-31.
12. Nugent N, Lannon D, O'Donnell M. Vacuum-assisted closure: a management option for the burns patient with exposed bone. Burns. 2005;31(3):390-3.
13. Schintler M, Marschitz I, Trop M. The use of topical negative pressure in a paediatric patient with extensive burns. Burns. 2005;31(8):1050-3.
14. Potter MJ, Banwell P, Baldwin C, Clayton E, Irvine L, Linge C, et al. In vitro optimisation of topical negative pressure regimens for angiogenesis into synthetic dermal replacements. Burns. 2008;34(2):164- 74.
15. Maegele M, Sauerland S, Gregor S, Peinemann F, S L. Negative pressure wound therapy: a vacuum of evidence. Arch Surg. 2008;143(2):189-96.
16. Marcondes E. Pediatria básica. 9ª ed. Sao Paulo:Editora Sarvier;2002.
17. Nery LFC. Análise da utilizaçao dos curativos sob pressao negativa no Hospital Infantil Joana de Gusmao no ano de 2009. [Monografia]. Florianópolis: Universidade Federal de Santa Catarina. Curso de Medicina; 2009. 25p.
18. Stiefel D, Schiestl CM, Meuli M. The positive effect of negative pressure: vacuum-assisted fixation of Integra artificial skin for reconstructive surgery. J Pediatr Surg. 2009;44(3):575-80.
19. Orgill DP, Manders EK, Sumpio BE, Lee RC, Attinger CE, Gurtner GC, et al. The mechanisms of action of vacuum assisted closure: more to learn. Surgery. 2009;146(1):41-9.
20. McEwan W, Brown T, Mills S, Muller M. Suction dressings to secure a dermal substitute. Burns. 2003;30:259-61.
21. Pollard R, Kennedy P, Maitz P. The use of artificial dermis (Integra) and topical negative pressure to achieve limb salvage following soft-tissue loss caused by meningococcal septicaemia. J Plast Reconstr Aesthet Surg. 2007;61:319-22.
22. Park CA, Defranzo AJ, Marks MW, Molnar JA. Outpatient reconstruction using integra* and subatmospheric pressure. Ann Plast Surg. 2009;62(2):164-9.
23. Manara LM. Uso da matriz de regeneraçao dérmica no tratamento cirúrgico de crianças vítimas de queimaduras do Hospital Infantil Joana de Gusmao - Seis anos de experiência. [Monografia]. Florianópolis: Universidade Federal de Santa Catarina. Curso de Medicina; 2009. 37p.
24. Bovill E, Banwell P, Teot L, Eriksson E, Song C, Mahoney J, et al. Topical negative pressure wound therapy: a review of its role and guidelines for its use in the management of acute wounds. Int Wound J. 2008;5(4):511-25.
25. Pu LL. An alternative approach for soft-tissue coverage of a complex wound in the foot and ankle with vacuum-assisted closure over artificial dermis and subsequent skin graft. J Plast Reconstr Aesthet Surg. 2009;62(12):e682-4.
26. Ilussey A, Potter-Beirne S, Kelly J. The use of artificial dermis in conjunction with negative pressure therapy: a technical tip. Europ J Plast Surg. 2007;30:137-9.
1. Acadêmico (a) do Curso de Graduaçao em Medicina da Universidade Federal de Santa Catarina, Florianópolis, SC, Brasil.
2. Doutor em Medicina pela Universidade Federal de Sao Paulo; Cirurgiao Pediatra do Hospital Infantil Joana de Gusmao; Professor Associado da Universidade Federal de Santa Catarina, Florianópolis, SC, Brasil.
3. Cirurgiao Pediatra do Hospital Infantil Joana de Gusmao, Florianópolis, SC, Brasil.
Correspondência:
Bruna Clauman Goulart
Rodovia Amaro Antônio Vieira, 2489, 708 - Itacorubi
Florianópolis, SC, Brasil - CEP 88034-102
E-mail: biruna@hotmail.com
Recebido em: 1/10/2010
Aceito em: 17/11/2010
Trabalho realizado no Serviço de Cirurgia Pediátrica do Hospital Infantil Joana de Gusmao; Departamento de Pediatria, Universidade Federal de Santa Catarina, Florianópolis, SC, Brasil. Trabalho apresentado no VII Congresso Brasileiro de Queimaduras em Recife, PE, 2010, Vencedor do Prêmio "Nelson Picolo".