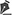RESUMO
OBJETIVO: Analisar o tratamento de queimaduras em fase aguda, conduta clínica, cirúrgica e uso de matriz de regeneração dérmica (MRD) em criança internada na Unidade de Queimados do Hospital Regional da Asa Norte (UQ-HRAN), Brasília-DF.
RELATO DO CASO: D.M.R., 2 anos e 7 meses, masculino, vítima de queimadura por chama direta, 60% de superfície corporal acometida, 50% sendo de espessura total. Atendido inicialmente segundo Protocolo de Rotinas da UQ-HRAN, entretanto, evoluiu com piora clínica, necessitando de Unidade de Terapia Intensiva pediátrica, por 58 dias. Neste período, foi submetido a 2 escarotomias, 3 desbridamentos e 10 hemotransfusões, apresentou infecções nas áreas queimadas e variados esquemas antibióticos. Tendo em vista a extensão de áreas acometidas, restrição de áreas doadoras viáveis e impossibilidade de outros curativos, optou-se pelo implante de MRD no 16° dia de internação e, após a integração, foram realizadas 6 enxertias cutâneas. Recebeu alta no 118° dia de internação.
CONCLUSÃO: Houve necessidade de assistência clínica e cuidados intensivos, além de utilização de técnica cirúrgica com implante de MRD em grande queimado agudo. Sendo assim, a MRD teve como objetivo proporcionar leito receptor de qualidade, associado a maior integração para enxertia cutânea futura, pois a carência de áreas doadoras o colocaria em risco de vida maior. Esse conjunto de fatores contribuiu para o sucesso do tratamento e a boa recuperação da criança.
Palavras-chave:
Queimaduras. Pele Artificial. Criança. Unidades de Queimados.
ABSTRACT
OBJECTIVE: To analyze the treatment of burn in acute-phase using clinical, surgical management and use of dermal regeneration matrix (DRM) in a child hospitalized at the Burn Unit of Asa Norte Regional Hospital (BU-ANRH), Brasília-DF.
CASE REPORT: D.M.R., 2 years and 7 months old, male, victim of direct fire, 60% of body surface affected, 50% full-thickness. Initially treated according to the BU-ANRH Routine Protocol, however, evolved to clinical decline, requiring a pediatric Intensive Care Therapy for 58 days. During this period, he underwent two escharotomies, three debridements and 10 blood transfusions. He exhibited infection in burned areas and used multiple antibiotic schemes. Due to the extension of affected surface, restriction of viable donor zone and unusable of other bandages, DRM was implanted on the 16th day of hospitalization and integration, he has done six cutaneous grafting. He was discharged on the 118th day of hospitalization.
CONCLUSION: Clinical and intensive care were needed, besides the use of surgical technique with DRM implantation in a large acute burn. Thus, DRM has had as a goal to provide quality receptor bed, associated with greater integration for future cutaneous grafting, since the lack of donor areas would put it at greater risk of life. This set of factors contributed to the success of the treatment and the good recovery of the child.
Keywords:
Burns. Skin, Artificial. Child. Burn Units.
INTRODUÇÃOSegundo a Sociedade Brasileira de Queimaduras, a queimadura é uma lesão que possui diversos agentes como causa, capazes de provocar danos desde a pele até tecidos mais profundos. Esta injúria tecidual desencadeia sofrimento responsável pela sensação dolorosa, sintoma presente durante todas as fases do trauma
1.
As queimaduras representam um grave problema para a saúde pública. Estima-se que no Brasil ocorrem um milhão de casos de queimaduras a cada ano, sendo 30% em crianças. Aproximadamente 100 mil vítimas necessitam de atendimento hospitalar e 2,5 mil vão a óbito, e por isso figuram entre as principais causas externas de morte
2,3.
A complexa abordagem terapêutica pediátrica do grande queimado se inicia no primeiro atendimento e sucede durante todo o tratamento da ferida, que se prolonga na reabilitação e abordagem cicatricial. A exérese precoce das lesões é a conduta cirúrgica atual para o tratamento das queimaduras de espessura parcial profunda e total. O padrão ouro para a cobertura de queimaduras de 3º grau, quando possível, são os enxertos de espessura total autólogos
4.
No paciente grande queimado, no entanto, as principais dificuldades são a exiguidade de pele nas áreas viáveis para fazer a cobertura da área lesada, os riscos relacionados às perdas cutâneas, a necessidade de cobertura de estruturas nobres em lesões complexas e a maior chance de desenvolver sequelas nas áreas doadoras. Em geral, essas dificuldades são minimizadas com uso de pele de espessura parcial fina, expandida ou não. Porém, a grande possibilidade de retrações e complicações quanto à qualidade de leito receptor levou ao desenvolvimento de substitutos cutâneos. O uso de matriz de regeneração dérmica (MRD) constitui uma abordagem alternativa na resolução desses problemas
5.
O tratamento das queimaduras demanda grande oneração econômica devido às peculiaridades em seu manejo clínico e cirúrgico. São necessários uma equipe interprofissional especializada, tempo de internação elevado, associado a diversos procedimentos cirúrgicos sob anestesia, curativos das mais variadas complexidades e custos, balneoterapia diária, uso de múltiplas medicações e equipamentos. Além de seguimento ambulatorial e cuidados especializados por tempo indeterminado, com futuras correções de sequelas
6.
Objetivo desse relato de caso foi analisar o tratamento de queimaduras em fase aguda, conduta médica clínica, cirúrgica e uso de matriz de regeneração dérmica (MRD) em criança atendida na Unidade de Queimados do Hospital Regional da Asa Norte (UQHRAN), Brasília-DF.
RELATO DE CASOPaciente D.M.R., 2 anos e 7 meses, masculino, deu entrada na emergência do serviço em 26/03/2017, vítima de queimadura por chama direta, 60% de superfície corporal, acometendo face, pescoço, tronco anterior e posterior direito, genitália, membros superior e inferior direito, e coxa esquerda, com 50% sendo de espessura total (Figura 1).
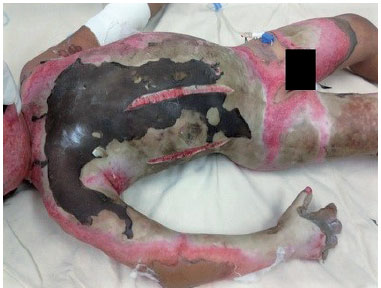 Figura 1
Figura 1 - Paciente na admissão, com escarotomias descompressivas iniciais em tronco. Foto autorizada pelo responsável. Acervo do pesquisador. Brasília, DF, 2017.
Submetido à balneoterapia e escarotomia de tronco, com terapia de ressuscitação hídrica. No primeiro dia de internação, foi realizada escarotomia complementar em membro inferior esquerdo e sondagem nasogástrica para terapia nutricional. Evoluiu com piora clínica do padrão respiratório, necessitando intubação orotraqueal e assistência ventilatória. Com a piora hemodinâmica no período, foram iniciadas, com auxílio da Pediatria, dopamina 2,6 mcg/kg/min e dobutamina 1,3 mcg/kg/min. Após 24 horas do trauma, iniciou-se a administração de albumina, com melhora clínica e diurese satisfatória.
Foi submetido ao primeiro desbridamento no terceiro dia de internação, com abordagem do membro inferior direito e curativo com sulfadiazina de prata 1%. Evoluiu no pós-operatório imediato com edema agudo de pulmão, respondendo prontamente às medidas clínicas. Transferido à Unidade de Terapia Intensiva pediátrica no quarto dia de internação.
Foi submetido ao segundo desbridamento no quinto dia de internação, com abordagem do membro superior direito, flanco direito e face anterior da perna direita ao nível do subcutâneo e desbridamento tangencial em ombro e antebraço direito, face anterior de coxa esquerda e posterior de coxa direita. Curativo realizado com alginato de cálcio (Curatec
®) e carvão recortável com prata (Curatec
®). Permanecia sob assistência ventilatória e apresentava instabilidade hemodinâmica, em uso de aminas vasoativas.
Em seguida, houve melhora do quadro hemodinâmico, com retirada das aminas vasoativas em 01/04/2017. Foi submetido ao terceiro desbridamento em tronco no oitavo dia de internação e realizado novo curativo com alginato de cálcio e carvão recortável com prata. Em 04/04/2017, foi realizada broncoscopia, sem alterações importantes e a criança foi então extubada.
No décimo dia de internação, durante o quarto desbridamento, observou-se que áreas desbridadas previamente apresentavam desidratação e necrose. A mão direita ainda não havia sido abordada. Foi realizado então o desbridamento de flanco direito e tronco, áreas que necessitavam retirada de maior tecido necrótico. Realizado curativo com placas de sulfadiazina de liberação lenta (URGO
®) e programada nova abordagem cirúrgica com intenção primária de salvar o dorso da mão e posteriormente resolver as áreas desbridadas que não evoluíam bem.
No décimo segundo dia de internação, a criança foi submetida ao desbridamento do dorso da mão com enxertia imediata de pele parcial, no intuito de preservar tendões extensores, e enxertia em coxa esquerda, cuja área doadora foi o membro inferior direito. Por não se conseguir um leito viável mesmo após os desbridamentos sucessivos e mudança das coberturas, estando o paciente com queimaduras de terceiro grau desbridadas em nível de subcutâneo e algumas áreas em fáscia, procurou-se alternativa para a melhoria do leito receptor. Tendo em vista a extensão de áreas acometidas, restrição de áreas doadoras, impossibilidade de outros curativos como a vacuoterapia, optou-se pela utilização de matriz de regeneração dérmica, mesmo o paciente sendo queimado agudo.
No décimo sexto dia de internação, o paciente foi submetido a desbridamento complementar e colocação de matriz de regeneração dérmica da marca Matriderm
®, com espessura de um milímetro. As áreas receptoras foram o tronco anterior e parte do flanco direito, região inguinal direita, membro inferior direito e parte do membro superior direito (Figura 2). Realizado curativo em todas as áreas com Acticoat Flex7
®.
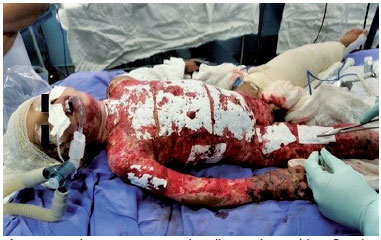 Figura 2
Figura 2 - Paciente no momento da aplicação da Matriderm
® após o desbridamento. Foto autorizada pelo responsável. Acervo do pesquisador. Brasília, DF, 2017.
No vigésimo terceiro dia de internação, sete dias após a colocação da matriz dérmica, iniciou-se a enxertia de pele parcial em região cervical e tronco anterior, sendo as áreas doadoras o couro cabeludo e o membro inferior esquerdo. Os enxertos foram retirados com dermátomo elétrico com espessura de 0,8 mm e os curativos realizados com Acticoat
® em áreas doadoras e receptoras. No momento também foi escalonada a antibioticoterapia para cefepime e vancomicina. No sétimo dia pós-enxertia, foram feitos balneoterapia e curativo com Acticoat
®, observando-se boa integração do enxerto e cicatrização parcial das áreas doadoras.
No trigésimo sétimo dia, uma vez cicatrizadas as áreas doadoras, realizou-se uma segunda retirada de pele parcial e enxertia em membro superior direito. Mantido curativo com Acticoat
®. Sete dias após, realizados balneoterapia e curativo, observou-se integração de 90% das áreas enxertadas e boa evolução das áreas doadoras. Mantidos curativos sequenciais até a recuperação das áreas doadoras e integração completa do enxerto.
No quinquagésimo segundo dia, seguiu-se a terceira etapa de enxertia, sendo áreas doadoras o membro superior esquerdo e dorso à esquerda e receptoras o flanco, dorso direito e região posterior de coxa direita, áreas que não haviam recebido matriz de regeneração dérmica. Mantido o mesmo curativo com Acticoat
®. A abertura com sete dias mostrou perda parcial em dorso devido ao cisalhamento do enxerto, com integração em demais áreas. Seis dias depois, recebeu alta da UTI pediátrica, retornando à enfermaria da UQ-HRAN.
Dezoito dias após o retorno à enfermaria, o paciente apresentava 90% da superfície queimada em processo de cicatrização (Figura 3). Evoluiu com condrite em orelha direita, com drenagem imediata, seguida de curativos com mupirocina a 1%. Debelada a condrite, o paciente foi submetido à enxertia de pele parcial das áreas remanescentes em 11/07/2017, com boa integração. Recebeu alta da UQ-HRAN para acompanhamento ambulatorial, em 21/07/2017, no centésimo décimo oitavo dia de internação e iniciou acompanhamento ambulatorial, recebendo tratamento especializado com foco nas sequelas.
 Figura 3
Figura 3 - Paciente apresentando a integração de áreas enxertadas. Nota-se coloração escura devido à impregnação da prata do curativo. Foto autorizada pelo responsável. Acervo do pesquisador. Brasília, DF, 2017.
As queimaduras são a segunda causa mais frequente de acidentes na infância, além de serem as maiores causas de morbimortalidade nos acidentes por trauma, com a maioria dos casos ocorrendo na faixa etária de 0 a 4 anos
7. A elevada incidência de queimaduras em menores de idade está relacionada à própria fase de desenvolvimento neuropsicomotor da criança, fatores socioeconômicos e à vigilância incongruente dos pais ou responsáveis em que uma pequena desatenção dos adultos acaba por torná-las expostas aos riscos das queimaduras
3.
O tratamento das vítimas de queimaduras requer um cuidado integral abrangendo diversas especialidades. A abordagem complexa dos queimados se inicia no primeiro atendimento, continuando durante todo o tratamento da ferida e se prolongando na fase de restituição e abordagem da cicatriz. A conduta mais atual para o tratamento cirúrgico das queimaduras de espessura parcial profunda e total é a excisão precoce das lesões
4. Vale ressaltar que a desidratação e necrose de tecidos profundos, independentemente de infecção pós-desbridamento, são comuns, com piora do prognóstico.
Como resultado das queimaduras de terceiro grau, ocorre destruição de todas as camadas da pele e as feridas não se reestruturam facilmente. Uma vez que os anexos de reserva epitelial estão perdidos, para a cicatrização necessita-se de algum tipo de cobertura cutânea, geralmente o enxerto autólogo. No entanto, no paciente com diversos sítios de queimadura, o desafio está na limitada área viável para realizar a cobertura da lesão. Nesse sentido, novas formas de cobertura das feridas foram criadas com o advento da engenharia tecidual
8.
O surgimento da matriz de regeneração dérmica tem como mecanismo a migração e diferenciação de células do próprio organismo, formando uma nova derme de características morfológicas e fisiológicas semelhantes à derme normal, viabilizando o processo de cicatrização da ferida. Utiliza-se a matriz com espessura de 2 mm quando é preciso um preparo adequado do leito receptor para enxertia de tecido cutâneo parcial em segundo momento
5,9. Esse foi o método escolhido no relato de caso, apesar da matriz utilizada ter sido de 1 mm, para se garantir um leito mais adequado e seguro à realização da enxertia.
A MatriDerm
® é uma matriz dérmica de estrutura tridimensional composta de fibras de colágeno bovino revestidas com elastina. Contém colágeno tipo I, III e V, obtidos por hidrólise e oferece suporte para o crescimento celular dérmico organizado, devido à síntese do colágeno advindo dos fibroblastos que invadem a nova derme. A nutrição inicial do enxerto ocorre por difusão seguida de rápida neoangiogênese local. Possui reduzida antigenicidade e excelente biocompatibilidade. Após 6 semanas do transplante, já está completamente absorvida, servindo como arcabouço para formação da derme autóloga
4,5.
A matriz de regeneração dérmica é preconizada para sequelas de queimaduras, cicatrizes hipertróficas, retrações cicatriciais, lesões congênitas em que ocorre perda de tecido, reconstruções após tratamento radioterápico ou neoplásico, avulsões traumáticas, entre outras
4. Além disso, ela fornece cobertura imediata das queimaduras graves sem os riscos inerentes às outras terapêuticas preconizadas, como por exemplo: o uso de pele de cadáver, que está associado à antigenicidade intrínseca, infecção e à limitada acessibilidade
10 .
O uso de matriz em pacientes agudos é um desafio devido às condições da área receptora, risco de contaminação e curva de aprendizado longa. Apesar do seu custo elevado, desde que seja feita uma prudente indicação, podemos alcançar bons resultados, associados à atenuação do tempo de internação, morbidade cirúrgica e de complicações
4.
No caso em estudo, a matriz de regeneração dérmica usada foi de espessura de 1 mm, que normalmente é empregada para enxertias imediatas. Optou-se por aguardar a integração da mesma, o que aconteceu após sete dias do implante. O objetivo foi de melhor qualidade para enxertos futuros, devido a restrições de áreas doadoras viáveis naquele momento, em que a perda do enxerto pela carência de leito não apropriado o colocaria em risco de vida maior.
Sendo assim, pode-se atribuir os resultados do presente estudo à associação entre os princípios de cicatrização da pele e a similaridade estrutural da matriz de regeneração dérmica, seguida por enxerto epidérmico fino, reconstituindo a cobertura cutânea à semelhança histológica e fisiológica da pele normal.
O uso de curativos com prata de curta e longa duração fez-se necessário com propósito de evitar a contaminação da matriz durante a integração e facilitar a incorporação do enxerto, evitando infecções locais.
CONSIDERAÇÕES FINAISAs queimaduras figuram como um grave problema de saúde pública, principalmente quando ocorre extensa perda do leito cutâneo em pacientes nos extremos de idade. O uso de MRD constitui uma abordagem alternativa quando há necessidade de manutenção de estruturas nobres e preservação de áreas receptoras em queimaduras agudas. Dessa forma, representa uma notável opção de melhoria do leito receptor, com maior integração do enxerto, fator essencial na presença de poucas áreas doadoras em grandes queimados.
REFERÊNCIAS1. Pérez Boluda MT, Morales Asencio JM, Carrera Vela A, García Mayor S, León Campos A, López Leiva I, et al. The dynamic experience of pain in burn patients: A phenomenological study. Burns. 2016;42(5):1097-104.
2. Daga H, Morais IH, Prestes MA. Perfil dos acidentes por queimaduras em crianças atendidas no Hospital Universitário Evangélico de Curitiba. Rev Bras Queimaduras. 2015;14(4):268-72.
3. Takino MA, Valenciano PJ, Itakussu EY, Kakitsuka EE, Hoshimo AA, Trelha CS, et al. Perfil epidemiológico de crianças e adolescentes vítimas de queimaduras admitidos em centro de tratamento de queimados. Rev Bras Queimaduras. 2016;15(2):74-9.
4. Barra ID, Rodrigues KVM. Utilização de matrizes dérmicas no tratamento de queimaduras. Rev Bras Queimaduras. 2014;13(2):83-9.
5. Chua AW, Khoo YC, Tan BK, Tan KC, Foo CL, Chong SJ. Skin tissue engineering advances in severe burns: review and therapeutic applications. Burns Trauma. 2016;4:3.
6. Oliveira APBS, Peripato LA. A cobertura ideal para tratamento em paciente queimado: uma revisão integrativa da literatura. Rev Bras Queimaduras. 2017;16(3):188-93.
7. Aragão JA, Aragão MECS, Filgueira DM, Teixeira RMP, Reis FP. Estudo epidemiológico de crianças vítimas de queimaduras internadas na Unidade de Tratamento de Queimados do Hospital de Urgência de Sergipe. Rev Bras Cir Plást. 2012;27(3):379-82.
8. Brito TSA. Tratamento de queimados graves com transplante de pele homóloga: revisão sistemática [Monografia]. Salvador: Universidade Federal da Bahia; 2016.
9. Nery AL, Porter KE, Freire RF, Baptista NS, Esberard F, Souza TH, et al. Nova abordagem no tratamento de lesões complexas: uso de matriz de regeneração dérmica. Rev Bras Queimaduras. 2011;10(2):66-70.
10. Lohana P, Hassan S, Watson SB. Integra
TM in burns reconstruction: Our experience and report of an unusual immunological reaction. Ann Burns Fire Disasters. 2014;27(1):17-21.
Recebido em
14 de Junho de 2019.
Aceito em
2 de Outubro de 2019.
Local de realização do trabalho: Hospital Regional da Asa Norte, Unidade de Queimados, Brasília, DF, Brasil.
Conflito de interesses: Os autores declaram não haver.