RESUMO
INTRODUÇAO: A queimadura é uma lesao de tecidos orgânicos, ocasionada por estímulos químicos, elétricos e, principalmente, térmicos. Quando essas lesoes nao levam à morte, geram sequelas permanentes.
OBJETIVO: O presente relato de caso tem por objetivo mostrar os efeitos da Terapia por Induçao de Colágeno na qualidade de cicatrizes de queimaduras.
MÉTODO: Foi aplicada uma ficha de avaliaçao contendo dados de identificaçao do paciente, além de características da cicatriz e registro fotográfico. Além disso, foram aplicadas a Escala de Vancouver, a Escala Visual Numérica (EVN) e a Escala de avaliaçao da cicatriz. Foram realizadas três intervençoes utilizando a Terapia por Induçao de Colágeno, sendo que o paciente foi reavaliado com a Escala de Vancouver e a Escala de avaliaçao da cicatriz previamente a cada sessao e com a Escala Visual Numérica (EVN) durante cada sessao. Trinta dias após a última intervençao, foram aplicadas as mesmas escalas, registros fotográficos, além de um questionário de satisfaçao pessoal.
RESULTADOS: Em todos os instrumentos utilizados, houve melhora dos aspectos analisados da cicatriz, incluindo a aparência, por meio das fotografias, que mostram resultados positivos. Além disso, o paciente referiu melhora da satisfaçao pessoal em relaçao aos resultados obtidos.
CONCLUSAO: Sabe-se que a fase de remodelamento da cicatrizaçao é relativamente longa, podendo perdurar por anos, entao o resultado final desse trabalho somente poderá ser visualizado após esse período. Porém, foi possível perceber, mesmo a curto prazo, a melhora consistente da qualidade geral da cicatriz após a aplicaçao da Terapia por Induçao de Colágeno.
Palavras-chave:
Cicatrizes. Queimaduras. Colágeno. Procedimentos Cirúrgicos Ambulatoriais.
ABSTRACT
INTRODUCTION: A burn is an injury to body tissues caused by chemical, electrical and mainly thermal stimuli. When these lesions do not lead to death, they generate permanent sequelae.
OBJECTIVE: This case report aims to show the effects of Collagen Induction Therapy on the quality of burn scars.
METHOD: It was applied an evaluation sheet containing identification data of the patient, as well as characteristics of the scar and photographic records There were three interventions using Collagen Induction Therapy, and the patient was reassessed with the Vancouver Scale and the Rating scale scar before each session and the Visual Numerical Scale (VNS) for each session. Thirty days after the last intervention, the same scales were applied, photographic records, and a questionnaire of personal satisfaction.
RESULTS: All instruments used showed that there was improvement of the analyzed aspects of the scar, including appearance, shown through the photographs to have had positive results.
CONCLUSION: It is known that the remodeling phase of wound healing is relatively long and may last for years, so the end result of this work can only be viewed after this period. But it was possible to see, even in a short period, the consistent improvement of the overall quality of the scar after the application of Collagen Induction Therapy.
Keywords:
Cicatrix. Burns. Collagen. Ambulatory Surgical Procedures.
INTRODUÇAOA queimadura é uma lesao de tecidos orgânicos, ocasionada por estímulos químicos, elétricos e principalmente térmicos
1. Segundo a Organizaçao Mundial de Saúde, o quarto tipo de lesao mais frequente no mundo é a queimadura
2. No Brasil, de acordo com a Sociedade Brasileira de Queimaduras, cerca de 1 milhao de pessoas sao vítimas de queimadura por ano
3.
As lesoes pós-queimadura sao classificadas em sequelas funcionais, aquelas que limitam qualquer funçao de um segmento após uma queimadura, e as sequelas estéticas ou nao funcionais, que nao comprometem a funcionalidade, mas que podem interferir nos aspectos sociais decorrentes da nova aparência
4.
A busca por terapias que minimizem esse quadro tem crescido consideravelmente, em busca de uma melhora na aparência estética em relaçao às deformidades cicatriciais. Essa busca leva à aplicaçao de diferentes terapias ablativas, que incontestavelmente melhoram muito o aspecto da cicatriz, porém, podem trazer efeitos adversos como fibrose da derme papilar, hipo ou hiperpigmentaçao devido à lesao ou destruiçao causada na epiderme
5. Atualmente, observa-se uma forte tendência na indicaçao de procedimentos menos invasivos, com reduçao de complicaçoes. O princípio da Terapia por Induçao de Colágeno (TIC), também conhecida como microagulhamento ou induçao percutânea de colágeno, é proporcionar um estímulo na produçao de colágeno, melhorar a qualidade da cicatriz e construçao do tecido cicatricial ao nível da pele normal, preservando a epiderme e promovendo colágeno e elastina
5.
Pensando nisso, em 1995, Orentreich & Orentreich
6 descreveram o termo "subcisao" como sendo um meio de estimular tecido conectivo sob cicatrizes, removendo o colágeno danificado e induzindo a produçao de mais colágeno logo abaixo da pele. Em 2005, Fernandes & Signorini
7 projetaram um aparelho especial, constituído por um cilindro rolante com microagulhas em intervalos regulares, designado para a TIC, que consiste no rolamento do aparelho sobre a pele em várias direçoes com a mesma pressao, para que se obtenha uma distribuiçao uniforme dos microfuros. As microagulhas penetram na epiderme, causando microferimentos decorrentes das lesoes localizadas e um sangramento mínimo pela ruptura dos vasos sanguíneos finos, porém, a epiderme é rapidamente recuperada
7.
O presente estudo teve como objetivo analisar os efeitos da terapia por induçao de colágeno na qualidade de cicatrizes de queimaduras.
RELATO DE CASOPaciente de 27 anos, sexo masculino, mecânico, nao tabagista, sem presença de afecçoes associadas, com histórico de cicatrizaçao normal, sem presença de afecçoes dérmicas ou propensao à queloides, foi vítima de queimaduras por agente químico em fevereiro de 2013 durante atividade laboral, tendo como regioes mais afetadas: face, membro superior direito e regiao dorsal, totalizando 38% da área de superfície corpórea. Apresenta como diagnóstico médico, quanto à profundidade da lesao, 1º grau, 2º grau e 3º grau distribuídos de forma desigual.
A área avaliada e submetida ao estudo foi a regiao anterior do antebraço, com queimaduras de 2º grau, profundas e tratadas com enxertia de pele da regiao anterior e posterior da coxa. O paciente aceitou participar da pesquisa, assinando o Termo de Consentimento Livre e Esclarecido e o Consentimento para fotografias, vídeos e gravaçoes, aprovado pelo Comitê de Ética e Pesquisa Círculo/FSG, sob o nº 783.617.
Para a coleta de dados, foi utilizada uma ficha de avaliaçao, Escala de Vancouver
8, Escala Visual Numérica (EVN)
9, Escala de avaliaçao da cicatriz
10, registros fotográficos e a aplicaçao de um questionário de satisfaçao do paciente.
A ficha de avaliaçao foi elaborada pelos pesquisadores, incluindo os dados de identificaçao, aspectos sobre a saúde geral do paciente, características da cicatriz em avaliaçao e histórico de possíveis anormalidades cicatriciais.
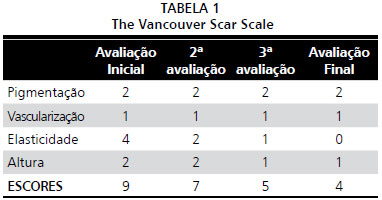
Para comparar os resultados apresentados em relaçao à aplicaçao da TIC, foi utilizada a escala de Vancouver. A escala é composta por quatro parâmetros: pigmentaçao, vascularizaçao, elasticidade e altura da cicatriz. A pigmentaçao é graduada de 0 a 3, onde o número 0 indica pigmentaçao normal; 1, hipopigmentaçao; 2, pigmentaçao mista e; 3, hiperpigmentaçao. A vascularizaçao é graduada de 0 a 3, onde o número 0 indica normalidade; 1, rosa; 2, vermelho e; 3 púrpura. A elasticidade é graduada de 0 a 5, onde o número 0 indica normalidade; 1, maleável - flexível com resistência mínima; 2, compressível - cede à pressao; 3, firme - inflexível, nao se move facilmente, resistente à pressao natural; 4, Banda - tecido tipo corda, que descolore com a extensao da cicatriz e; 5, Contratura - encurtamento permanente da cicatriz, produzindo deformidade ou distorçao. A altura é graduada de 0 a 4, onde o número 0 indica normalidade; 1, até 1 mm; 2, >1 e <2 mm; 3, >2 e <4 mm e 4, >4 mm. Cada um desses parâmetros apresenta uma pontuaçao e, a partir da soma destes valores, é possível avaliar o resultado, onde o menor número apresentado representa a melhora do aspecto da cicatriz
8.
A Escala Visual Numérica (EVN) é graduada de 0 a 10 em uma reta, onde o número 0 representa ausência de dor e o número 10 representa a pior dor imaginável
10.
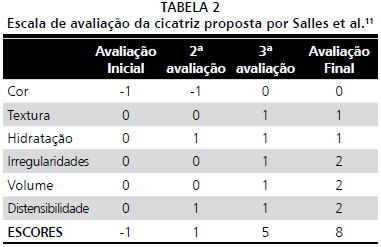
A Escala de avaliaçao da cicatriz, proposta por Salles et al.
11, também foi utilizada para comparar os resultados obtidos. Ela aborda os seguintes parâmetros: cor, textura, hidrataçao, irregularidades de superfície, volume e distensibilidade. Cada parâmetro recebeu uma de três notas, simplificadamente: 0, indicando como insatisfatório, 1, indicando como regular e 2, indicando como bom. Dessa forma, quanto maior a nota final, melhor o resultado
11.
Ainda, para comparar os resultados da aplicaçao da técnica, foi realizado registro fotográfico antes da primeira intervençao e um mês após a última intervençao. As fotografias foram tiradas sempre no mesmo local e horário, respeitando a distância de 30 cm do segmento, objetivando fidedignidade das imagens. Foi utilizada máquina fotográfica digital da marca Sony
®, modelo Cyber-shot, 12.1 megapixels e zoom óptico de 4x.
O questionário de satisfaçao foi desenvolvido pelos pesquisadores, abordando questoes sobre a percepçao do paciente em relaçao à melhora na textura, sensibilidade, coloraçao, mobilidade, aspecto geral da cicatriz, bem como, aspectos relacionados à autoestima e relacionamento interpessoal ao final do tratamento.
No primeiro dia, antes da aplicaçao da técnica, foi realizado o preenchimento da ficha de avaliaçao, juntamente com a Escala de Vancouver, Escala de avaliaçao da cicatriz e o registro fotográfico. O participante foi submetido, entao, à técnica de terapia de induçao de colágeno, realizada por uma fisioterapeuta especialista em dermatofuncional, capacitada para aplicar a técnica. Neste momento, foi aplicada a Escala Visual Numérica.
Previamente ao procedimento, foi realizada a assepsia da pele com gaze embebida em álcool 70%. O equipamento para a realizaçao da técnica é da marca Dr. Roller
® (produzido pela Moohan Enterprise CO., Gyeonggi-do, South Korea), aprovado pela ANVISA sob o nº de registro 80669600001.
Este aparelho, também conhecido popularmente como "roller", possui 192 agulhas de 1,5 mm de comprimento de aço inoxidável, dispostas em oito fileiras na extensao do rolo de polietileno, esterilizado por raios gama
12. Este comprimento de agulha possibilita uma pequena invasao da pele, gerando mínimo desconforto ao paciente, respeitando o parecer de critério de procedimentos permitidos ao fisioterapeuta dermatofuncional, no qual, de acordo com o Conselho Federal de Fisioterapia e Terapia Ocupacional (COFFITO), nao é permitido aplicar qualquer procedimento cuja profundidade ultrapasse o limite da epiderme
13.
A técnica consistiu em deslizamento do aparelho sobre a superfície a ser tratada, com movimentos de "vai e vem" e pressao moderada, entre 10 e 15 passadas em um mesmo sentido e quatro cruzamentos da área de rolagem, sempre elevando o equipamento ao trocar de direçao, a fim de evitar lesoes por arranhaduras
12. Além disso, a pele foi esticada com o auxílio da outra mao do fisioterapeuta, com o objetivo de facilitar a aplicaçao do procedimento. Foi utilizado um aparelho para cada sessao, já que a esterilizaçao em autoclave nao é permitida, podendo fazer com que as microagulhas percam o fio e provoquem ferimentos ao reaplicar o mesmo equipamento. Os mesmos foram descartados imediatamente após sua utilizaçao.
O paciente foi orientado a fazer uso de creme com fator de proteçao solar 30 na área submetida à técnica durante o período de realizaçao do estudo. O mesmo foi informado sobre a nao exposiçao solar, evitando, assim, o aparecimento de manchas na pele, e, também, que nao fizesse uso de medicamentos anti-inflamatórios, corticoides, esteroides e cremes hidratantes com substâncias calmantes, visando nao interferir no processo inflamatório induzido pela técnica.
O paciente foi submetido a três intervençoes, com intervalo de 30 dias entre uma e outra, sendo reavaliado a cada sessao. Trinta dias após a terceira intervençao, o paciente foi submetido a uma reavaliaçao, na qual foram aplicados novamente os instrumentos de avaliaçao da Escala de Vancouver, Escala de avaliaçao da cicatriz, Escala Visual Numérica e registro fotográfico, e, ao final, o paciente respondeu ao questionário de satisfaçao em relaçao aos resultados obtidos.
RESULTADOSOs resultados referentes à evoluçao da cicatriz após três sessoes do tratamento, de acordo com a Escala de Vancouver, apresentaram escore inicial 9 e escore final 4, demonstrando melhora progressiva na elasticidade e altura da cicatriz. A escala nao foi sensível para graduar a melhora da pigmentaçao e da vascularizaçao, conforme demonstrado na Tabela 1.
Entretanto, de acordo com os resultados obtidos pela Escala de avaliaçao da cicatriz, foi possível observar uma importante melhora do aspecto da cicatriz em todas as variáveis também de forma progressiva, apresentando escore -1 na avaliaçao inicial e escore 8 na avaliaçao final, como mostra a Tabela 2. Houve um aumento considerável em relaçao à dor no decorrer das intervençoes, caracterizando, desta forma, uma resposta positiva na sensibilidade cutânea, como mostra a Tabela 3.
Na comparaçao dos registros fotográficos, é possível visualizar melhora considerável da textura, irregularidades e coloraçao, como mostram as Figuras 1 e 2.
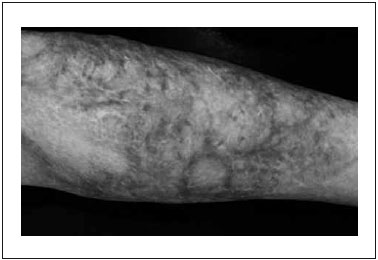
Figura 1 - Registro fotográfico antes da aplicaçao da técnica, durante a Avaliaçao Inicial.
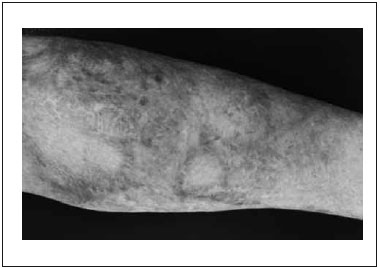
Figura 2 - Registro fotográfico após 30 dias da última intervençao, durante a Avaliaçao Final.
Ao responder ao questionário de satisfaçao, o paciente relatou melhora em todos os aspectos abordados, mostrou-se bastante satisfeito com os resultados obtidos, destacando estar mais feliz com sua autoimagem.
DISCUSSAOUma análise retrospectiva na Africa do Sul e na Alemanha com 480 pacientes que apresentavam rugas, flacidez cutânea, cicatrizes hipertróficas, cicatrizes hipotróficas e estrias demonstrou que a aplicaçao da TIC é uma alternativa segura de tratamento, sem o risco de despigmentaçao. A vantagem é que, em contraste com os demais tratamentos, a epiderme permanece intacta. Assim, o procedimento pode ser realizado com segurança e é também aplicável em regioes onde os tratamentos a laser e
peelings profundos sao de uso limitado
5.
Um estudo realizado na Alemanha, utilizando a TIC em 16 indivíduos com cicatrizes pós-queimaduras, evidenciou em exames histológicos um considerável aumento na produçao de colágeno após 12 meses do tratamento, assim como um espessamento de 45% na camada espinhosa da epiderme e normalizaçao na matriz de colágeno na derme reticular.
O mesmo estudo utilizou a Escala de Vancouver para comparar os resultados obtidos. A Escala de Vancouver é amplamente utilizada por pesquisadores com o objetivo de analisar e comparar a mudança da aparência de uma cicatriz a partir da aplicaçao de uma técnica
9. No entanto, ela nao foi sensível para graduar a melhora da pigmentaçao e vascularizaçao no presente estudo.
A escala de avaliaçao da cicatriz, proposta por Salles et al.
11, foi utilizada em um estudo para comparar os resultados da aplicaçao de CO
2 fracionado em 14 pacientes portadores de sequela de queimadura facial, mostrando 84% de satisfaçao em relaçao à melhora da textura, hidrataçao, distensibilidade e suavizaçao das irregularidades de superfície; porém, nao foi suficientemente sensível para graduar a melhora da coloraçao. No presente estudo, foi possível observar a melhora em todos os aspectos propostos pela escala de avaliaçao da cicatriz.
A partir da aplicaçao da TIC, inicia-se imediatamente o processo de cicatrizaçao, objetivando a restauraçao do tecido lesado, que consiste numa sequência de eventos moleculares, divididos em três fases que se sobrepoem de forma temporal e contínua
7. A primeira fase é a inflamatória, que se inicia logo após a lesao, ocorrendo, entao, o extravasamento sanguíneo, onde sao depositados no local elementos celulares, plasma e principalmente plaquetas. É formado, entao, um tampao hemostático, rico em fibrina, que impede a invasao de micro-organismos e organiza a matriz provisória para a migraçao celular
14. Neste caso, nao houve sangramento, porém, o processo inflamatório foi desencadeado igualmente
7.
O estágio seguinte, e intimamente ligado ao anterior, é a fase de proliferaçao, iniciando-se ao redor do quarto dia da lesao e estendendo-se aproximadamente até o final do décimo quarto dia; ocorrem, nessa fase, a reepitelizaçao, angiogênese, migraçao e proliferaçao de fibroblastos, que vao sintetizar a maior parte da matriz extracelular
15. Os fibroblastos, entao, se contraem e se expandem pela ferida; ocorre, entao, a deposiçao de fibronectina e colágeno. Existem dois tipos de colágeno na matriz dérmica: tipo I, com diâmetro de 1 a 20 µm e tipo III, com diâmetro de 0,5 a 2 µm. No tecido lesionado, ao contrário do íntegro, há maior concentraçao de colágeno tipo III em relaçao ao tipo I
15.
A terceira e última fase, é a de Remodelaçao, ou seja, o colágeno tipo III, até entao mais abundante, vai sendo degradado, enquanto o colágeno tipo I sofre um aumento da produçao pelos fibroblastos, além de uma organizaçao de suas fibras, que passam a ser entrelaçadas ao invés de paralelas, o que resulta em maior elasticidade e resistência à traçao. Esta fase pode perdurar por um período de um ano ou mais, tendo como resultado final um tecido com fibras de colágeno alinhadas em uma única direçao
15.
A partir do realinhamento das fibras de colágeno, ocorre uma reduçao do volume cicatricial, levando este à altura da pele normal, minimizando irregularidades. Com a reduçao da altura da cicatriz, as marcas de enxerto tornam-se menos aparentes
7. Ocorre um aumento de 400% na deposiçao de colágeno, tornando a pele mais espessa, além de um aumento significativo da elastina, o que aumenta consideravelmente a distensibilidade da mesma
7. Como resultado da angiogênese, produzida pelo processo de cicatrizaçao, a reduçao da hiperpigmentaçao torna-se aparente. Estudos histológicos mostram que após o tratamento com Terapia por Induçao de Colágeno as papilas dérmicas apareceram em maior número
7, ou seja, ocorre um aumento na sensibilidade, já que há aumento de receptores sensoriais
1.
A Terapia por Induçao de Colágeno, ao contrário de outras terapias ablativas, atua impedindo a destruiçao da epiderme, além da possibilidade de repetiçao do tratamento sem complicaçoes, havendo, entao, a melhora do padrao do tecido conjuntivo a cada sessao
7.
As sequelas de queimaduras comprometem a integridade funcional, trazendo alteraçoes importantes no sistema tegumentar, culminando em uma distorçao da imagem
16. O evento traumático da queimadura pode trazer alteraçoes psicológicas ao paciente decorrentes da nova aparência
4. É importante ressaltar que a partir da melhora da qualidade da cicatriz, evidenciada pelo questionário de satisfaçao, o paciente sentiu que sua autoestima elevou, melhorando, assim, sua relaçao interpessoal.
Pode-se concluir com esse estudo que a TIC ainda é pouco estudada e utilizada por fisioterapeutas, mas foi possível perceber, mesmo em curto período, a melhora consistente da qualidade geral da cicatriz, principalmente na pigmentaçao, vascularizaçao, elasticidade, textura, irregularidades e sensibilidade.
REFERENCIAS1. Guirro E, Guirro R. Fisioterapia dermato-funcional: fundamentos, recursos e patologias. 3a ed. Sao Paulo: Manole; 2004.
2. World Health Organization: The Global Burden of Disease: 2004 Update. Genebra: Organizaçao Mundial da Saúde; 2008 [Acesso 21 Abr 2014]. Disponível em:
http://www.who.int/healthinfo/global_burden_disease/GBD_report_2004update_full.pdf3. Sociedade Brasileira de Queimaduras [Acesso 21 Abr 2014]. Disponível em:
http://sbqueimaduras.org.br/queimaduras-fazem-cerca-de-um-milhao-de-vitimas-por-ano-no-brasil/4. Vana LPM. Sequelas de queimaduras: nova classificaçao. Rev Bras Queimaduras. 2013;12(3):192-2.
5. Aust MC, Fernandes D, Kolokythas P, Kaplan HM, Vogt PM. Percutaneous collagen induction therapy: an alternative treatment for scars, wrinkles, and skin laxity. Plast Reconstr Surg. 2008;121(4):1421-9.
6. Orentreich DS, Orentreich N. Subcutaneous incisionless (subcision) surgery for the correction of depressed scars and wrinkles. Dermatol Surg. 1995;21(6):543-9.
7. Fernandes D, Signorini M. Combating photoaging with percutaneous collagen induction. Clin Dermatol. 2008;26(2):192-9.
8. Junqueira LC, Carneiro J. Histologia Básica. 11a ed. Rio de Janeiro: Guanabara Koogan; 2008.
9. Baryza MJ, Baryza GA. The Vancouver Scar Scale: an administration tool and its interrater reliability. J Burn Care Rehabil. 1995;16(5):535-8.
10. Sousa FAEF, Hortense P. Mensuraçao da dor. In: Chaves LD, Leao ER, editores. Dor: 5º sinal vital, reflexoes e intervençoes de enfermagem. Curitiba: Maio; 2004. p.75-84.
11. Salles AG, Remigio AFN, Zacchi VBL, Ferreira MC. Tratamento de sequelas de queimadura de face com laser de CO2 fracionado em pacientes com fototipos III a VI. Rev Bras Cir Plást. 2012;27(1):9-13.
12. Lima EVA, Lima MA, Takano D. Microagulhamento: estudo experimental e classificaçao da injúria provocada. Surg Cosmet Dermatol. 2013;5(2):110-4.
13. COFFITO. Parecer técnico de dermatofuncional. Acórdao nº. 293 de 16 de junho de 2012 [Acesso em: 20 Abr 2014]. Disponível em:
http://www.coffito.org.br/publicacoes/pub_view.asp?cod=2292&psecao=114. Werner S, Grose R. Regulation of wound healing by growth factors and cytokines. Physiol Rev. 2003;83(3):835-70.
15. Singer AJ, Clark RA. Cutaneous wound healing. N Engl J Med. 1999;341(10):738-46.
16. Vale ECS. Primeiro atendimento em queimaduras: a abordagem do dermatologista. An Bras Dermatol. 2005;80(1):9-19.
1. Acadêmica do curso de Fisioterapia da Faculdade da Serra Gaúcha, Caxias do Sul, RS, Brasil
2. Especialista em Fisioterapia Dermatofuncional e Docente do curso de Fisioterapia da Faculdade da Serra Gaúcha, Caxias do Sul, RS, Brasil
3. Mestre em Ciências Médicas; especialista em Ciências Morfofisiológicas e docente do curso de Fisioterapia da Faculdade da Serra Gaúcha, Caxias do Sul, RS, Brasil
Correspondência:
Rodrigo Costa Schuster
Rua Os Dezoito do Forte, 2366 - Sao Pelegrino
Caxias do Sul, RS, Brasil - CEP: 95020-472
E-mail:
rodrigo.schuster@fsg.brArtigo recebido: 12/12/2014
Artigo aceito: 2/3/2015
Local de realizaçao do trabalho: Faculdade da Serra Gaúcha, Caxias do Sul, RS, Brasil