RESUMO
INTRODUÇAO: A matriz dérmica de origem bovina, desenvolvida por Burke et al., em 1981, é composta de um sistema bilaminar formado por uma matriz porosa de colágeno bovino e glicosaminoglicanos (condroitina-6-fosfato) coberto por uma película de silicone semipermeável que retarda a perda de fluidos e confere cobertura temporária da ferida, prevenindo invasao bacteriana. A utilizaçao de matriz dérmica acelular nas sequelas de queimaduras de membros superiores se faz importante, principalmente no tratamento de contraturas próximas de regioes articulares, resultando em maior amplitude de movimento das articulaçoes, além dos benefícios de melhor qualidade do enxerto e rápida reepitelizaçao das áreas doadoras.
OBJETIVO: Neste trabalho, relatamos dois casos de pacientes com contraturas em membros superiores por sequela de queimadura, com limitaçao funcional, que foram submetidos a tratamento cirúrgico com utilizaçao matriz dérmica bovina.
RELATO DOS CASOS: Selecionadosdois pacientes com contraturas pós-queimaduras por agente inflamável (álcool), com limitaçao funcional, em fossa antecubital (paciente 1) e dorso da mao e punho (paciente 2). Realizada liberaçao cirúrgica da contratura cicatricial e, sobre a área cruenta, aplicada a matriz dérmica bovina, com posterior enxertia de pele parcial após formaçao da neoderme com 21 dias. Em ambos os casos, houve boa integraçao da matriz e neoderme bem formada, sendo, após o 21º pós-operatório, realizada enxertia de pele parcial de espessura fina. Nao foram identificadas complicaçoes como infecçao de sítio cirúrgico, hematomas ou perda da matriz enxertada.
CONCLUSAO: O resultado da utilizaçao de matriz dérmica em ambos os casos foi considerada satisfatório, com boa regeneraçao dérmica após 21 dias, permitindo utilizaçao de enxerto dermoepidérmico fino. O risco de recontratura será avaliado a longo prazo, com o seguimento ambulatorial dos dois pacientes.
Palavras-chave:
Queimaduras. Contratura. Materiais biocompatíveis. Regeneração tecidual dirigida. Enxerto de pele.
ABSTRACT
INTRODUCTION: The bovine dermal matrix developed by Burke et al., in 1981, is composed of a bimorph system formed by a porous matrix of bovine collagen and glycosaminoglycans (chondroitin-6-phosphate) covered by a semipermeable silicone film which retards the fluid loss and provides temporary wound cover, preventing bacterial invasion. The use of acellular dermal matrix in the sequelae of burns of the upper limbs becomes especially important in the treatment of contractures nearby of joint regions, resulting in greater range of motion of joints, and the benefits of better quality and faster reepithelialization of the graft donor sites.
OBJECTIVE: We report two cases of patients with contractures of the upper limbs by burning sequel with functional impairments, who underwent surgical treatment using bovine dermal matrix.
CASE REPORT:Selected two patients with post-burn contractures by inflammable agent (alcohol) with functional limitation, in the antecubital fossa (patient 1) and dorsum of the hand and wrist (patient 2). Performed surgical release of scar contracture and on the wound applied the bovine dermal matrix, with subsequent partial skin graft after formation of neoderme with 21 days. In both cases there was good integration of the matrix and neoderme well formed, and after the 21st postoperative day, partial thin skin graft was made. No complications were identified as surgical site infection, bruising or loss of the grafted matrix.
CONCLUSION: The results of the use of dermal matrix in both cases was found to be satisfactory, with good skin regeneration after 21 days, allowing the use of dermo-epidermal thin graft. The risk of re-contracture will be evaluated with long term follow-up of the two patients.
Keywords:
Contracture. Biocompatible materials. Guided tissue regeneration. Skin transplantation.
A matriz dérmica de origem bovina, desenvolvida por Burke et al.1, em 1981, é composta de um sistema bilaminar formado por uma matriz porosa de colágeno bovino e glicosaminoglicanos (condroitina-6-fosfato) coberto por uma película de silicone semipermeável, que retarda a perda de fluidos e confere cobertura temporária à ferida, prevenindo a invasao bacteriana1,2.
Essa matriz porosa biodegradável é progressivamente absorvida, ao mesmo tempo que, por meio de seus largos poros, permite a migraçao e proliferaçao de fibroblastos e células endoteliais do hospedeiro, com produçao endógena de colágeno, formando uma neoderme autóloga e permanente1-3. Esse processo leva em torno de 2 a 3 semanas, quando, entao, a película de silicone pode ser removida e um autoenxerto de espessura fina pode ser aplicado sobre a derme regenerada1,4.
A matriz extracelular possui o papel principal na cicatrizaçao dos enxertos5. O substituto dérmico, portanto, fornece os componentes dérmicos necessários a esse processo.
Burke et al.1 originalmente descreveram a técnica cirúrgica para o uso da matriz dérmica em ferimentos de queimadura em sua fase aguda. Posteriormente, a técnica foi modificada para permitir sua utilizaçao em cirurgia reconstrutora2. O manejo no cuidado e reparaçao de sequelas de queimaduras baseia-se em alguns pilares: manter a circulaçao, prevenir infecçao, obter cobertura adequada para a ferida, preservar ou obter funcionalidade e reabilitaçao ao membro6. Assim, o uso da matriz dérmica para esse propósito visa atender aos requisitos citados, fornecendo o melhor resultado estético possível7.
A utilizaçao de matriz dérmica acelular nas sequelas de queimaduras de membros superiores se faz importante principalmente no tratamento de contraturas próximas de regioes articulares, como axila, fossa antecubital, punhos e maos, resultando em maior amplitude de movimento das articulaçoes, além dos benefícios de melhor qualidade do enxerto e rápida reepitelizaçao das áreas doadoras6.
RELATO DOS CASOS
Paciente 1C.S.M., sexo feminino, 31 anos, vítima de queimadura por álcool havia 4 meses, que evoluiu com formaçao de brida em regiao antecubital esquerda, com limitaçao funcional parcial à extensao da articulaçao do cotovelo. Foi submetida a desbridamento cirúrgico, com excisao completa do tecido fibrótico e cobertura com matriz dérmica de colágeno bovino (Integra
®).
Paciente 2P.G., sexo masculino, 19 anos, vítima de queimadura por álcool havia 10 anos, em tronco anterior, regiao cervical e membros superiores. Apresentava deformidade importante em mao direita, com flexao de punho em 90 graus e hiperextensao de articulaçoes metacarpofalangianas associada à luxaçao, sendo realizada excisao ampla de tecido fibrótico em dorso da mao direita e face ventral do punho, reduçao das luxaçoes das articulaçoes metacarpofalangianas com fixaçao dos dedos com fios de Kirschner 2.0 mm em posiçao semifletida de aproximadamente 30 graus e fixaçao do punho em posiçao neutra. Foi realizada aplicaçao da matriz dérmica Integra
® (Life Sciences, Plainsboro, USA) sobre as áreas cruentas, após hemostasia rigorosa do leito.
Ambos os pacientes receberam curativo a vácuo (VAC-
Vaccum Assisted Closure) sobre a matriz dérmica por 21 dias, com trocas a cada 3 dias. Os dois pacientes foram operados pelo mesmo cirurgiao, no Centro de Tratamento de Queimaduras do Hospital do Servidor Público Estadual de Sao Paulo - HSPE/SP.
RESULTADOSEm ambos os casos, houve boa integraçao da matriz e neoderme bem formada, sendo, após o 21o dia pós-operatório, realizada enxertia de pele parcial de espessura fina.
Na paciente 1, houve boa integraçao do enxerto, com resultado estético e funcional adequados, nao sendo necessários novos procedimentos (Figuras 1 a 3).
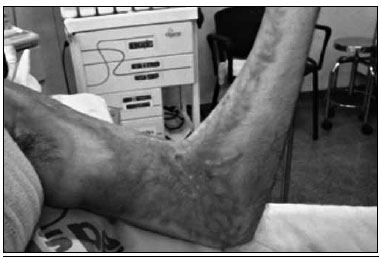
Figura 1 - Paciente 1. Contratura em regiao antecubital esquerda, com limitaçao funcional.
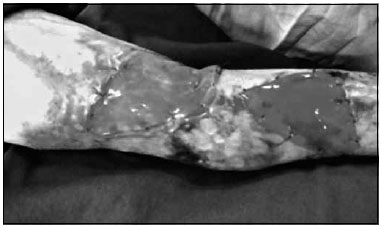
Figura 2 - Paciente 1. Aspecto após a colocaçao da matriz dérmica bovina.
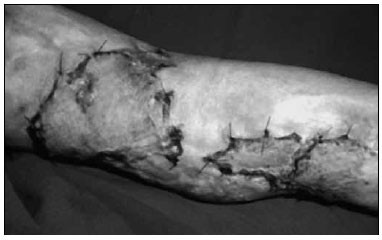
Figura 3 - Paciente 1.Resultado após 12 dias da enxertia de pele.
No paciente 2, houve perda parcial do enxerto (20%-30%) da mao direita, sendo necessária reenxertia de pele parcial, após duas semanas (Figuras 4 a 6). Nao foram identificadas complicaçoes como infecçoes de sítio cirúrgico, hematomas ou perda da matriz enxertada.
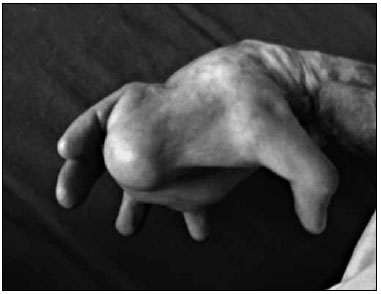
Figura 4 - Paciente 2. Deformidade em mao direita pós-queimadura há 10 anos.
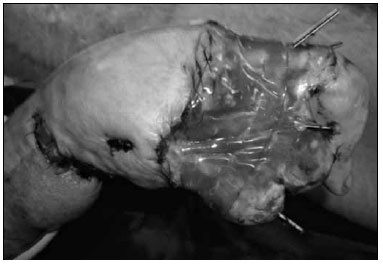
Figura 5 - Paciente 2. Fixaçao das articulaçoes e aplicaçao da matriz dérmica bovina.
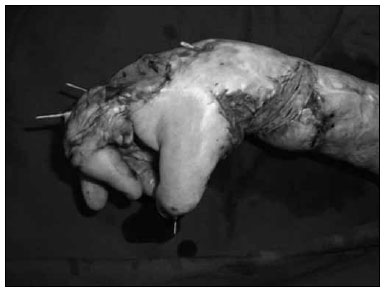
Figura 6 - Paciente 2. Enxertia de pele após 21 dias.
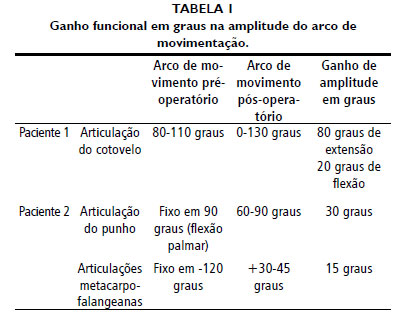
O ganho funcional foi avaliado com uso de goniômetro, para medir o ganho em graus na amplitude do arco de movimentaçao de cada uma das articulaçoes afetadas (Tabela 1), sendo considerado como boa melhora para a paciente 1 e melhora razoável para o paciente 2, devido ao encurtamento dos tendoes secundário à retraçao fibrótica de longa data.
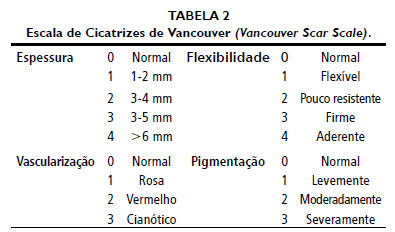
O ganho estético foi avaliado de maneira objetiva, com base na Escala de Cicatrizes de Vancouver (
Vancouver Scar Scale - Tabela 2), com pontuaçoes variando de 0 (normal) a 14 (pior flexibilidade, maior espessura, pior vascularizaçao e maior pigmentaçao)8,9. As notas pré-operatórias, segundo essa escala, eram de 11 (paciente 1) e 9 (paciente 2), evoluindo para uma nota 3 no pós-operatório.
DISCUSSAOSubstitutos dérmicos têm se mostrado clinicamente valiosos como alternativa para o reparo de contraturas cicatriciais, principalmente quando retalhos locais nao estao disponíveis (devido à extensao da ferida adjacente) ou quando retalhos livres, pediculados ou distantes nao forem opçoes para o paciente6.
Nos substitutos dérmicos, a derme neoformada juntamente com o autoenxerto fino fornece os mesmos benefícios cosméticos e funcionais de um enxerto de pele total, porém com menor morbidade para a área doadora7.
Existe uma relaçao inversa entre a espessura da derme e o risco de contratura do enxerto, sendo que, quanto maior a espessura dérmica do enxerto, maior a resistência às contraturas10.
Frame et al.7 realizaram uma avaliaçao retrospectiva de 127 contraturas tratadas com Integra
® (Integra Life Sciences, Plainsboro, USA), sendo 40% delas nos membros superiores, e nao foi identificada recontratura em 75% dos casos.
CONCLUSAOO resultado da utilizaçao de matriz dérmica em ambos os casos foi considerado satisfatório, com boa regeneraçao dérmica após 21 dias, permitindo utilizaçao de enxerto dermoepidérmico fino. O risco de recontratura será avaliado a longo prazo, com o seguimento ambulatorial dos dois pacientes.
Conclui-se que houve benefício no tratamento de sequela funcional de queimaduras em membros superiores com a utilizaçao de matriz dérmica bovina, nos casos apresentados.
REFERENCIAS1. Burke JF, Yannas IV, Quinby WC Jr., Bondoc CC, Jung WK.Successful use of a physiologically acceptable artificial skin in the treatment of extensive burn injury. Ann Surg. 1981;194(4):413-28.
2. Moiemen NS, Staiano JJ, Ojeh NO, Thway Y, Frame JD. Reconstructive surgery with a dermal regeneration template: clinical and histologic study. Plast Reconstr Surg. 2001;108(1):93-103.
3. Sheridan RL, Hegarty M, Tompkins RG, Burke JF. Artificial skin in massive burns: results to ten years. Eur J Plast Surg. 1994;17(2):91-3.
4. Heimbach D, Luterman A, Burke J, Cram A, Herndon D, Hunt J, et al. Artificial dermis for major burns: a multi-center randomized clinical trial. Ann Surg. 1988;208(3):313-20.
5. MacNeil S. What role does the extracellular matrix serve in skin grafting andwound healing?Burns. 1994;20(Suppl. 1):S67-70.
6. ChouTD, Chen SL, Lee TW, Chen SG,Cheng TY, Lee CH, et al. Reconstruction of burn scar of the upper extremities with artificial skin. Plast Reconstr Surg. 2001;108(2):378-84.
7. Frame JD, Still J, Lakhel-LeCoadou A, Carstens MH, Lorenz C, Orlet H,et al. Use of dermal regeneration template in contracture release procedures: a multicenter evaluation. Plast Reconstr Surg. 2004;113(5):1330-8.
8. Sullivan T, Smith J, Kermode J, McIver E, Courtemanche DJ. Rating the burn scar. J Burn Care Rehabil.1990;11(3):256-60.
9. Baryza MJ, Baryza GA. The Vancouver Scar Scale: an administrative tool and its interrater reliability. J Burn Care Rehabil. 1995;16(5):535-8.
10. Iwuagwu FC,Wilson D, Bailie F. The use of skin grafts in postburn contracture release: a 10-year review. Plast Reconstr Surg. 1999;103(4):1198-204.
1. Médico residente do Serviço de Cirurgia Plástica e Queimaduras do Hospital do Servidor Público Estadual - Francisco Morato de Oliveira/SP (HSPE FMO), Sao Paulo, SP, Brasil.
2. Médico assistente do Serviço de Cirurgia Plástica e Queimaduras do HSPE FMO, Sao Paulo, SP, Brasil.
3. Diretor do Serviço de Cirurgia Plástica e Queimaduras do HSPE FMO, Sao Paulo, SP, Brasil.
Correspondência:
Tiago Sarmento Simao
Serviço de Cirurgia Plástica e Queimaduras do Hospital do Servidor Público Estadual - Francisco Morato de Oliveira/SP - HSPE FMO.
Av. Ibirapuera, 981 - Vila Clementino
Sao Paulo, SP, Brasil - CEP: 04029-000
E-mail: tiagossimao@yahoo.com.br
Artigo recebido: 15/6/2012
Artigo aceito: 31/8/2012
Trabalho realizado no Hospital Serviço de Cirurgia Plástica e Queimaduras do Hospital do Servidor Público Estadual - Francisco Morato de Oliveira - HSPE FMO, Sao Paulo, SP, Brasil.