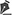RESUMO
OBJETIVO: El objetivo de este trabajo fue comentar el tratamiento instaurado en un niño gran quemado con Hemofilia A grave.
COMENTARIOS SOBRE EL CASO: Se realizó una búsqueda bibliográfica, y análisis de la historia clínica. Se trató de un niño de veinte meses con quemaduras por agua caliente, que presentó 10% de superficie corporal quemada, portador de hemofilia tipo A severa (con menos de 1% de factor VIII). Presentó quemaduras en hemicara derecha, cuello y miembro superior homolateral. Se realizaron curaciones hemostáticas, transfusiones reiteradas de hemoderivados, y cobertura con autoinjertación previo tratamiento con plasma rico en plaquetas.
CONSIDERAÇOES FINAIS: El uso de plasma rico en plaquetas autólogo constituye una herramienta útil en la mejora de los resultados quirúrgicos en los grandes quemados con coagulopatías. Consideramos la experiencia de tratamiento puede contribuir en casos similares dada la falta de antecedentes.
Palavras-chave:
Quemaduras. Hemofilia A. Niño.
ABSTRACT
OBJECTIVE: The aim of this study was to describe the established treatment in a severe burn child with hemophilia A. We will describe the therapeutic stages followed which led to full recovery.
COMMENTS ABOUT THE EVENT: We performed a literature search and extensive analysis of the clinical records. A twenty months child with 10 % of total body surface burned with boilling water, with severe haemophilia A (less than 1% of VII factor) was admitted to our burn unit. Burned areas included right hemiface, neck and homolateral superior limb. Hemostatic cures were performed, as well as multiple transfusions, and autografting previously treating burned areas with platelet rich plasma.
FINAL CONSIDERATIONS: Autologous platelet rich plasma may be a useful therapeutic resource to improve surgical results in severe burned patients with coagulopathies. We think that this case report may help in the resolution of similar cases due to the lack of information in previous literature.
Keywords:
Burns. Hemophilia A. Child.
INTRODUCCIONExiste escasa literatura acerca del tratamiento de grandes quemados portadores de coagulopatías congénitas como la hemofilia. Contamos con menos información aún tratándose de población pediátrica, encontrándose escasos reportes de casos.
Al defecto congénito de la coagulación (déficit de Factor VIII en la Hemofilia A) se agrega el desorden en la coagulación determinada por la quemadura extensa. Sabemos que en la fase inicial de la quemadura se activan los mecanismos procoagulantes, y en torno al tercer día puede ocurrir una coagulopatía por consumo.
El tratamiento por un equipo multidisciplinario que permita predecir el riesgo de sangrado, prevenirlo mediante tratamiento específico y tratarlo en caso de producirse es fundamental para lograr buenos resultados.
O objetivo de nosso trabalho comentar o tratamento realizado a paciente queimado com hemofilia A grave.
COMENTARIOS SOBRE EL CASOFue realizada una búsqueda bibliográfica en motores de búsqueda como ser Pubmed (Medline) y Timbó. Empleamos como palabras clave para la búsqueda: "hemofilia y quemaduras", "plasma rico en plaquetas y quemaduras", "hemofilia y plasma rico en plaquetas". Seleccionamos los artículos relevantes siendo utilizados para soporte teórico aquellos publicados más recientemente.
Se trató de un paciente de sexo masculino, 20 meses, con diagnóstico de hemofilia A severa (menos de 1% de factor VIII) que recibía tratamiento sustitutivo en caso de traumatismos severos. Ingresa al servicio de quemados (UNIQUER) por quemadura profunda de 10% de la superficie corporal por agua hirviendo el 30 de junio de 2014. La misma comprometía hemicara derecha, pabellón auricular, cuello y miembro superior homolateral.
Desde el inicio del tratamiento se conformó un equipo multidisciplinario siendo fundamental el aporte de hemoterapia para poder realizar los procedimientos quirúrgicos y curaciones.
Las primeras 24 horas el paciente fue estabilizado en Centro de Terapia Intensiva (CTI). Presentó hematomas espontáneos en miembros superiores y abdomen, siendo descartados sangrados intraabdominales. Se le indicó tratamiento con transamina intravenosa y tópica a nivel de las áreas quemadas y curaciones con transamina mezclada con sulfadiazina argéntica. Dado el sangrado espontáneo en áreas cruentas se agregó ácido tranexámico (agente antifibrinolítico) así como tratamiento de reposición de factor VIII. En la evolución el paciente presentó sobreinfección de áreas quemadas por neumococo y estafilococo meticilino sensible que evolucionaron favorablemente con tratamiento antibiótico.
Al séptimo día del ingreso se realizó la escarectomía (Figura 1). A las 24 horas requirió una nueva intervención para realizar hemostasis quirúrgica. En la evolución instaló ictericia generalizada, diagnosticándose hepatitis en actividad de causa probablemente autoinmune. Dado que el enzimograma hepático se mantenía alterado y empeorando en los controles, se suspendieron los procedimientos quirúrgicos. A partir de entonces se realizaron balneoterapias y curaciones reiteradas con amnios, con 48 horas de infusión de transamina y factor VIII previas, viéndose dilatados los tiempos ideales de tratamiento a la espera de la mejoría del perfil hepático.
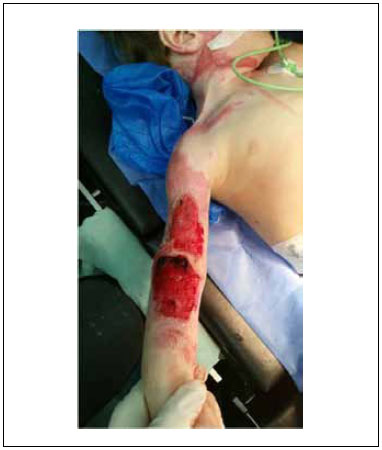
Figura 1 - Areas cruentas miembro superior.
El tratamiento fisiátrico también se vio limitado por el riesgo de sangrado y se comenzó el uso de férula de extensión de codo.
Luego presentó sobreinfección por Pseudomonas Aureginosa, que se trató con ceftazidime y posteriormente por estafilococo sensible con buena respuesta al tratamiento. Cuando se negativizaron los cultivos de heridas, y dado que el cuadro de hepatitis no revertía, se realizó un ateneo clínico donde participaron además del equipo de cirugía plástica, pediatras, anestesistas, cirugía general, infectología, gastroenterología, hematología y hemoterapia. Se decide realizar cirugía empleando drogas anestésicas con baja metabolización hepática y en el mismo acto realizar autoinjertación y punción biópsica de hígado la cual se consideró imprescindible para diagnosticar causa de la hepatitis y poder instaurar tratamiento específico y seguimiento.
El 25 de setiembre de 2014 (casi tres meses desde el ingreso) se realizó biopsia hepática por punción transparietal, y en el mismo acto operatorio se prepararon las áreas cruentas con Plasma Rico en Plaquetas (PRP) (Figura 2) y se realizó la cobertura definitiva con autoinjertos (Figura 3).
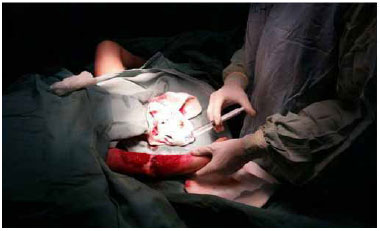
Figura 2 - Colocación de PRP
Figura 3 -Autoinjertación.
Cursó postoperatorio en CTI por 5 días recibiendo infusión continua de transamina y factor VIII. El paciente presentó hemocultivos positivos a gérmenes gram negativos, sin manifestaciones clínicas.
Al quinto día, según normas del servicio, se realizó la primer curación de los autoinjertos donde se constató una adherencia completa (100%).
La evolución con curaciones fue favorable lográndose la curación completa de las áreas quemadas y el alta a domicilio el 9 de octubre de 2014. El tiempo de internación fue de 100 días (Figura 4).
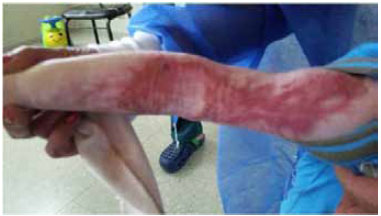
Figura 4 - Cicatrización completa.
El riesgo aumentado de sangrado grave en el postoperatorio junto con las múltiples complicaciones surgidas en la evolución limitaron las posibilidades de tratamiento quirúrgico en este paciente. Por lo tanto debimos minimizar la cantidad de procedimientos que se realizaron y procurar que cada uno fuese exitoso. Por este motivo buscamos técnicas que disminuyeran la pérdida sanguínea y mejoraran la adherencia de los injertos.
Los beneficios que proporciona el PRP en la regeneración tisular y curación de heridas tanto agudas como crónicas han sido ampliamente documentadas. Sabemos que estimula el crecimiento óseo y acelera la curación de muchos tipos de heridas. En cambio, el uso de PRP para el tratamiento de quemaduras se ha reportado de forma esporádica, no existiendo un consenso aún en su empleo sistemático. Algunos estudios han demostrado que el uso de PRP en quemaduras de segundo grado disminuye el tiempo de epitelización y hospitalización en quemaduras que no requirieron cobertura
1. Otros autores refieren que las quemaduras más profundas podrían beneficiarse de los efectos hemostáticos y antibacterianos del PRP pero las alteraciones fisiológicas presentes en el quemado podrían determinar alteraciones en la función y calidad de las plaquetas que no se ha evaluado adecuadamente aún
2,3.
Otro aspecto a destacar es el posible uso de PRP para mejorar la cobertura con autoinjertos de las áreas quemadas. Existen trabajos que muestran que el PRP mejora la adherencia de autoinjertos de piel parcial y disminuye el tiempo necesario para la curación completa en comparación con áreas no tratadas con PRP
3. Otros estudios plantean que la adición de PRP al lecho receptor mejora la curación primaria y reduce el tiempo de curación al disminuir las fuerzas de cizallamiento y mejorar el entorno con factores de crecimiento
4. Algunos autores demostraron que el agregado de gel de PRP a las áreas cruentas por quemaduras mejora la curación de los injertos
5,6. Se ha demostrado además que el agregado de PRP mejora las propiedades viscoeslásticas de las cicatrices generadas por los autoinjertos de quemaduras profundas en comparación con autoinjertos sin PRP
7.
Otro aspecto de nuestra búsqueda fue procurar recursos terapéuticos que mejoraran los resultados quirúrgicos en pacientes con hemopatías severas. Encontramos algunos reportes de caso de grandes quemados portadores de otras enfermedades hematológicas como Enfermedad de Von Willebrand pero no particularmente de hemofilia
8.
El PRP se empleó para prevenir el sangrado local en heridas de pacientes con coagulopatías congénitas en cirugías odontológicas y extracciones dentales. El PRP actuaría en estos pacientes como una barrera física contra la hemorragia así como una fuente de factores de crecimiento que disminuye la inflamación y favorecen la cicatrización. Se trata de un tratamiento accesible y económico
9.
Dadas las evidencias de los posibles beneficios del PRP autólogo en el tratamiento de las áreas quemadas, su potencial beneficio en pacientes con hemopatías y su capacidad para mejorar la adherencia de los injertos, decidimos emplear PRP autólogo para tratar las áreas cruentas antes de cubrirlas en este paciente. EL PRP fue preparado por el equipo de hemoterapia según protocolos internacionales y llevado a la sala de operaciones durante el acto quirúrgico. Se colocó sobre todas las áreas cruentas inmediatamente antes de la colocación de los autoinjertos. Los resultados fueron excelentes ya que la adherencia de los injertos fue completa, no presentó sangrados importantes en el postoperatorio, las cicatrices fueron aceptables (sobre todo desde el punto de vista funcional) y se logró el alta hospitalaria y el comienzo de la rehabilitación.
CONSIDERACIONES FINALESEl tratamiento de los grandes quemados con coagulopatías congénitas constituye un desafío para el equipo tratante. Se deben buscar estrategias para minimizar el sangrado durante las curaciones, predecir el riesgo de sangrado en el intraoperatorio, realizar una reposición adecuada de los factores deficitarios, ser muy cuidadoso en la hemostasis quirúrgica y buscar técnicas que mejoren los resultados para disminuir la cantidad de intervenciones requeridas. Pensamos que el uso de plasma rico en plaquetas autólogo constituye una herramienta útil en la mejora de los resultados quirúrgicos en estos casos. Consideramos que este reporte puede ayudar a resolver casos similares dada la falta de antecedentes.
REFERENCIAS1. Rossani G, Hernandez I, Alcolea J, Castro-Sierra R, Perez-Soto W, Trelles, MA. Tratamiento de quemaduras mediante plasma rico en plaquetas (PRP). Parte I. Cir Plast Iberolatinoam. 2014;40(2):229-38.
2. Marck RE, Middelkoop E, Breederveld RS. Considerations on the use of platelet-rich plasma, specifically for burn treatment. J Burn Care Res. 2014;35(3):219-27.
3. Pallua N, Wolter T, Markowicz M. Platelet-rich plasma in burns. Burns. 2010;36(1):4-8.
4. Sonker A, Dubey A, Bhatnagar A, Chaudhary R. Platelet growth factors from allogeneic platelet-rich plasma for clinical improvement in split-thickness skin graft. Asian J Transfus Sci. 2015;9(2):155-8.
5. Schade VL, Roukis TS. Use of platelet-rich plasma with split-thickness skin grafts in the high-risk patient. Foot Ankle Spec. 2008;1(3):155-9.
6. Adly OA, Ahmad AS. Avaluation of topical application of Platelet Gel in Skin Grafted Burn Wounds. Egypt J Plast Reconstr Surg. 2011;35(2):233-7.
7. Klosová H, Stětinsky J, Bryjová I, Hledík S, Klein L. Objective evaluation of the effect of autologous platelet concentrate on post-operative scarring in deep burns. Burns. 2013;39(6):1263-76.
8. Fayolle-Pivot L, Meunier S, Tissot S, Magnin C, Bertin-Maghit M, Allaouchiche B. Management of a child with von Willebrand disease (type 2A) and extensive burns: a case report. Burns. 2012;38(1):e1-4.
9. Nurden P, Youlouz-Marfak I, Siberchicot F, Kostrzewa E, Andia I, Anitua E, et al. Use of autologous platelet-rich clots for the prevention of local injury bleeding in patients with severe inherited mucocutaneous bleeding disorders. Haemophilia. 2011;17(4):620-4.
1. Cirujana Plástica, Cirujana de Planta UNIQUER, Unidad del Niño Quemado y Reparadora, Centro Hospitalario Pereira Rossell, Montevideo, Uruguay
2. Cirujana Plástica Suplente, UNIQUER, Unidad del Niño Quemado y Reparadora, Centro Hospitalario Pereira Rossell, Montevideo, Uruguay
3. Pediatra, UNIQUER, Unidad del Niño Quemado y Reparadora, Centro Hospitalario Pereira Rossell, Montevideo, Uruguay
Correspondência:
Natalia Gryngras Litmanowicz
Bartolito Mitre 2592, CP 11300
Montevideo, Uruguay
E-mail:
gryn@vera.com.uyArtigo recebido: 3/11/2015
Artigo aceito: 15/12/2015
Local de realizaçao do trabalho: Unidad del Niño Quemado y Reparadora, Centro Hospitalario Pereira Rossell, Montevideo, Uruguay.