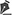RESUMO
INTRODUÇAO: O surgimento dos substitutos de regeneraçao dérmica nas duas últimas décadas permitiu um grande avanço no tratamento tanto das queimaduras agudas como das sequelas. No entanto, ainda há carência de informaçoes sobre a relaçao entre os resultados clínicos e o que ocorre no tecido com cada tipo de matriz.
OBJETIVO: Avaliar o aspecto histológico e correlacioná-lo aos resultados clínicos obtidos com o uso de dois tipos de substitutos dérmicos existentes no mercado, um deles mais fino e com uma lâmina de silicone (Integrar) e outro mais espesso e sem essa lâmina de silicone (Matridermr).
MÉTODO: Dez pacientes com sequelas de queimaduras foram tratados. Cada 5 pacientes receberam um desses dois tipos de matriz, ambos associados à terapia de pressao negativa. Após 19 dias, foi realizado um autoenxerto fino. Foram colhidas biópsias 12, 60 e 180 dias após o enxerto.
RESULTADOS: A análise histológica de ambos os substitutos mostrou o crescimento de tecido conjuntivo bem vascularizado sobre o leito cirúrgico destituído do tecido cicatricial original, com desenvolvimento adequado para recebimento do enxerto. Porém, houve diferenças quanto ao tempo de permanência no tecido, à integridade e à retraçao das matrizes: o substituto dérmico mais espesso apresentou maior retraçao tecidual, mas, também, maiores taxas de integraçao, e deixou de ser observado nos cortes histológicos mais precocemente em relaçao ao substituto fino com lâmina de silicone.
CONCLUSAO: O substituto dérmico de duas camadas (com lâmina de silicone) mostrou-se do ponto de vista clínico com menor retraçao ao longo de 6 meses, assim como com menor contagem de Vancouver. Do ponto de vista histológico, as diferenças foram apenas quanto à presença de matriz.
Palavras-chave:
Enxerto de Pele. Regeneração Tecidual Dirigida. Pele Artificial. Queimaduras.
ABSTRACT
INTRODUCTION: The appearance of the dermal substitute regeneration over the last two decades has allowed large steps to be taken in the treatment of both acute burns and its sequels. However, there is still lack of information regarding the relationship between the clinical outcomes and what happens in the tissue with each kind of substitute.
OBJECTIVE: To evaluate the histological aspect and correlate it with the clinical results obtained using two kinds of dermal substitute available, one thinner and with a layer of silicone (Integrar) and one thicker and without silicone layers (Matridermr).
METHODS: Ten patients with burn sequels were treated: 05 with Integrar and the others with Matridermr, both associated to the therapy of negative pressure. After 19 days, a thin autograft was performed. After 12, 60 and 180 days from the grafting, biopsies were collected.
RESULTS: The histological analysis of both dermal substitutes has shown the growth of vascularized connective tissue where the scarred tissue was settled before, with the right development for receiving the graft. However, there were differences regarding the time it stayed on the tissue, the integrity and retraction of the dermal substitutes: the thicker dermal substitute has presented larger retraction of the tissue but, also, higher rates of integration and could no longer be observed in the histological cuts earlier than the thinner substitute with a silicon layer.
CONCLUSION: Two layers dermal substitute (silicone sheet) proved from the clinical point of view with lower shrinkage over 6 months and less Vancouver count. From the histological point of view, the differences were only for the presence of the matrix.
Keywords:
Skin Transplantation. Guided Tissue Regeneration. Skin, Artificial. Burns.
INTRODUÇAONo século que se passou, o tratamento das queimaduras passou por grande evoluçao. Os pacientes nao mais morriam de desidrataçao, tampouco em consequência de queimaduras pequenas, menores que 20%. A principal causa de óbitos passou a ser as infecçoes e as complicaçoes clínicas
1-4.
As técnicas cirurgias, os curativos, o conhecimento clínico e de terapia intensiva avançaram, assim como os antibióticos, e, como resultado, tivemos uma grande reduçao da mortalidade. Como consequência, passamos a ter um número maior de pacientes com sequelas de queimaduras, seja psicológica, funcional ou nao. Isso nos obrigou a buscar tratamentos cada vez melhores. As bridas, contraturas e cicatrizes patológicas passaram a ser o cotidiano dos especialistas que trabalham com queimaduras
1,2.
Se o tratamento da fase aguda do paciente queimado evoluiu muito, nao podemos dizer o mesmo do tratamento das sequelas de queimaduras. Tivemos, nas últimas décadas, a inclusao de poucos novos procedimentos, como os retalhos microcirúrgicos. Certamente, a maior novidade foi o desenvolvimento das matrizes de regeneraçao dérmica, que beneficiou inicialmente o tratamento da fase aguda e, em seguida, o das sequelas. Apesar de seu uso e de estudos crescer dia-a-dia, como um produto novo ainda há uma falta de informaçao relativamente grande
5-13. A utilizaçao do curativo com pressao negativa veio nos últimos anos agregar qualidade e facilidade no uso das matrizes. Seu uso aumenta as taxas de integraçao da matriz, assim como diminui as complicaçoes, como hematomas e deslocamento
14-17.
Este estudo é o piloto de um estudo maior e abordará especificamente dois substitutos dérmicos, um com lâmina de silicone e outro sem, sendo ambos constituídos por fibras de colágeno de origem bovina, no tratamento de contraturas cutâneas em decorrência de queimaduras.
A integraçao de uma matriz se dá a partir do leito, ocorrendo a neovascularizaçao, migraçao celular, especialmente fibroblastos e deposiçao de tecido conjuntivo, tanto de colágeno como de fibras elásticas. Após a integraçao da matriz ao leito, um autoenxerto fino de pele é colocado
12,18.
Contudo, alguns percalços ainda estao presentes em tais procedimentos, como a indisponibilidade do material, devido ao seu elevado custo em alguns países, e o limitado conhecimento médico sobre o uso desses enxertos. Ainda assim, existe uma atmosfera confiante em relaçao ao futuro dos substitutos de regeneraçao dérmica pelos resultados satisfatórios já propiciados - quanto à estética e à funcionalidade da área enxertada - e relatados em estudos diversos.
ObjetivosO objetivo deste estudo é a avaliaçao clínica e histológica de duas matrizes de regeneraçao dérmica, uma de camada única e uma de duas camadas, no tratamento de contraturas cutâneas decorrentes às queimaduras.
PACIENTES E MÉTODOSO estudo faz parte de um projeto aprovado pela CAPPesq HCFMUSP (número 4595). Foram operados 10 pacientes no Instituto Central do Hospital das Clínicas de Sao Paulo, durante o período de dois anos, que se encaixaram nos critérios de inclusao/exclusao e que assinaram o Termo de Consentimento Livre e Esclarecido (TCLE).
Todos os pacientes selecionados apresentavam sequelas de queimaduras com contraturas cicatriciais secundárias a queimaduras de 2º ou 3º grau classificadas com contagem na escala de Vancouver maior que 6.
Os pacientes foram randomicamente separados em dois grupos. Metade da amostra recebeu o substituto dérmico de camada única, Matriderm
r, Medskin solutions
19,20. A outra metade da amostra recebeu o substituto de duas camadas (com lâmina de silicone), Integra
r, LifeScience
21,22. Após a integraçao da derme, foi realizado enxerto de pele parcial fino de 0,01 polegada.
A análise histológica avaliou a presença da matriz e a organizaçao de fibras de colágeno. Para tal análise, foram estudadas lâminas de biópsias realizadas com
punch de 4 mm de controle (de pele normal e cicatricial realizadas com
punch descartáveis de 4 mm durante o primeiro procedimento de colocaçao da matriz) e da área tratada (de pele enxertada), com 19, 30, 60 e 180 dias após a colocaçao da matriz.
Após a coleta das biópsias, foram fixadas em paraformaldeído 4% em tampao fosfato (0,2M e pH 7,2) por 24 horas, à temperatura ambiente. Em seguida, foram desidratados em concentraçao crescente de etanol, diafanizados em xilol, embebidos e incluídos em blocos de parafina, a 65º C. Foram obtidos cortes de 5 micrômetros de espessura em um micrótomo, coletados em lâminas histológicas e corados pelos seguintes métodos, picrossírius-hematoxilina (PSH), sirius red e Resorcina-fucsina de Weigert com prévia oxidaçao pela oxona. Com estas coloraçoes pudemos identificar o colágeno que adquire uma intensa coloraçao vermelha quando analisado sob luz convencional, e o sistema elástico
23-26.
A análise clínica foi feita no intraoperatório da colocaçao da matriz, no intraoperatório da colocaçao do autoenxerto de pele, no primeiro, terceiro e sexto mês de pós-operatório. Foi avaliada a retraçao da área tratada com as medidas do maior e do menor eixo e avaliaçao da área tratada a partir da escala de Vancouver (Tabela 1)
27.
O tratamento cirúrgico foi realizado em dois tempos. O primeiro consistia na liberaçao da contratura seguida da colocaçao da matriz de regeneraçao dérmica e colocaçao do curativo de pressao negativa. O segundo, realizado 19 dias após o primeiro, consistia na realizaçao de autoenxerto de pele na espessura de 0,01 polegadas (retirado com dermátomo elétrico). Neste intervalo, foram realizadas quatro trocas do curativo de pressao negativa.
RESULTADOSA análise histológica mostrou o crescimento de tecido conjuntivo bem vascularizado sobre o leito cirúrgico destituído do tecido cicatricial original com o uso de ambos os substitutos dérmicos, com arquiteturas similares quanto à organizaçao do tecido conjuntivo e que se assemelha a uma cicatriz. Nos casos tratados com o substituto de duas camadas, a matriz se manteve conservada no tecido até os 6 meses estudados. O substituto de camada única nao pôde ser visto nos cortes histológicos a partir dos 12 dias pós-enxerto e apresentou maiores taxas de retraçao e irregularidade superficial na pele após 6 meses de evoluçao, apesar de mostrar maior taxa de integraçao tecidual.
A evoluçao dos resultados quanto à avaliaçao segundo a escala de Vancouver pode ser observada na Tabela 2.
As medidas realizadas estao apresentadas nas Tabelas 3 e 4 e representadas nos Gráficos 1 e 2. A retraçao média entre as medidas do intraoperatório da colocaçao da matriz e 6 meses, no maior eixo, foi de 18% na matriz de duas camadas e de 29% na matriz de uma camada e, no menor eixo, de 12% da matriz de duas camadas e de 39% na matriz de uma camada.
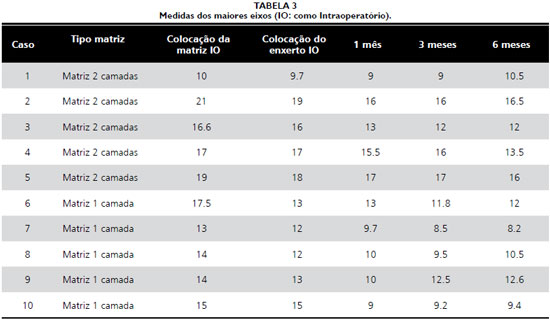
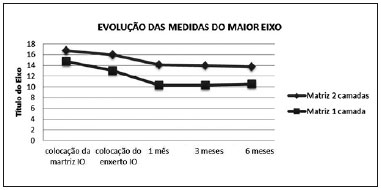
Gráfico 1 - Evoluçao das médias das medidas dos maiores eixos da área tratada entre pacientes que usaram matriz de regeneraçao dérmica de uma ou duas camadas (
IO: como Intraoperatório).
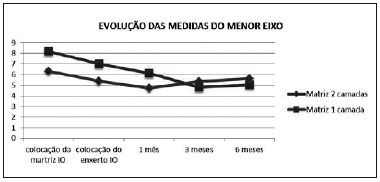
Gráfico 2 - Evoluçao das médias das medidas dos menores eixos da área tratada entre pacientes que usaram matriz de regeneraçao dérmica de uma ou duas camadas (
IO: como Intraoperatório).
A Escala de Vancouver (Tabela 1) avalia a elasticidade, a vascularizaçao, a espessura e a pigmentaçao tecidual por meio da pontuaçao desses parâmetros, tendo a pele normal soma zero. A avaliaçao clínica se esbarra sempre na dificuldade de se obter informaçoes confiáveis para se avaliar o sucesso ou nao de um procedimento. A escala de Vancouver é tida como padrao para se avaliar uma cicatriz; no entanto, qualquer um que já tenha utilizado a escala é capaz de relatar as dificuldades e a subjetividade da mesma. Como medir uma espessura de 2 ou 5 milímetros na pele apenas a pegando ou olhando? No entanto, é ela que usamos para esta avaliaçao. Dependemos de avaliadores experientes e do menor número possível de pessoas a fazendo. Neste caso, todas as avaliaçoes foram realizadas pelo mesmo observador. Certamente, nao elimina as limitaçoes, mas as diminui.
Os resultados observados tenderam a mostrar uma piora transitória dos valores seguida de uma recuperaçao e melhora em relaçao ao valor inicial, em ambas as matrizes utilizadas. É de se esperar que, ao longo do tempo, haja melhora ainda maior dos resultados, uma vez que 6 meses ainda é uma medida precoce.
A partir dos dados da Tabela 2, que mostra a evoluçao da pontuaçao obtida na Escala de Vancouver pelos pacientes submetidos à cirurgia de reconstruçao dérmica, observa-se uma tendência inicial de piora dos valores seguida da diminuiçao desse score, interpretado como melhora importante da estética da pele. É de se esperar que, ao longo do tempo, haja melhora ainda maior dos resultados, uma vez que 6 meses ainda é uma medida precoce.
Além disso, como apresentado nos Gráficos 1 e 2 e nas porcentagens de retraçao observados, o substituto de duas camadas mostrou aparente menores taxas de retraçao tecidual nos pacientes estudados.
Outro resultado foi que o substituto de uma camada nao pôde ser observado nos cortes histológicos a partir de 12 dias pós-enxerto. Assim, parece haver uma metabolizaçao precoce dessa matriz. Estaria a taxa de retraçao relacionada a este fato? Nao é possível responder; no entanto, podemos especular que sim. A precoce absorçao nos parece a principal diferença entre as duas matrizes. Uma vez que nao foi observada nenhuma diferença na organizaçao do tecido conjuntivo, que se mostrou similar a uma cicatriz. Isso nos faz questionar o conceito frequentemente associado a este tipo de produto, de que há a formaçao de uma neoderme.
Apesar dos dados relevantes, sao insuficientes para maiores conclusoes e um estudo mais completo é necessário. O mesmo está em andamento, com avaliaçoes quantitativas e estatísticas completas e um número maior de casos e um tempo de seguimento maior.
CONCLUSOESCom os resultados preliminares deste estudo, o substituto dérmico de duas camadas (com lâmina de silicone) mostrou-se do ponto de vista clínico com menor retraçao ao longo de 6 meses assim como com menor contagem de Vancouver. Do ponto de vista histológico, as diferenças foram apenas quanto a presença de matriz, a de camada única desapareceu aos 12 dias pós-enxerto de pele e a matriz de duas camadas permaneceu até os 6 meses. A arquitetura do tecido conjuntivo se mostrou similar nas duas matrizes.
REFERENCIAS1 Herndon DN. Total burn care. 3rd ed. Philadelphia: Saunders/Elsevier; 2007.
2 Burke JF, Quinby WC Jr, Bondoc CC. Primary excision and prompt grafting as routine therapy for the treatment of thermal burns in children. Surg Clin North Am. 1976;56(2):477-94.
3 Sheridan RL. Comprehensive treatment of burns. Curr Probl Surg. 2001;38(9):657-756.
4 Schwartz SI, Shires GT, Spencer FC, eds. Principles of surgery and companion handbook. 6th ed. New York: McGraw-Hill; 1994.
5 Johnson TM, Ratner D, Nelson BR. Soft tissue reconstruction with skin grafting. J Am Acad Dermatol. 1992;27(2 Pt 1):151-65.
6 Jones I, Currie L, Martin R. A guide to biological skin substitutes. Br J Plast Surg. 2002;55(3):185-93.
7 DeSanti L. Pathophysiology and current management of burn injury. Adv Skin Wound Care. 2005;18(6):323-32.
8 Pruitt BA Jr, Levine NS. Characteristics and uses of biologic dressings and skin substitutes. Arch Surg. 1984;119(3):312-22.
9 Converse JM, Smahel J, Ballantyne DL Jr, Harper AD. Inosculation of vessels of skin graft and host bed: a fortuitous encounter. Br J Plast Surg. 1975;28(4):274-82.
10 Yannas IV, Burke JF. Design of an artificial skin. I. Basic design principles. J Biomed Mater Res. 1980;14(1):65-81.
11 Balasubramani M, Kumar TR, Babu M. Skin substitutes: a review. Burns. 2001;27(5):534-44.
12 Schneider J, Biedermann T, Widmer D, Montano I, Meuli M, Reichmann E, et al. Matriderm versus Integra: a comparative experimental study. Burns. 2009;35(1):51-7.
13 Banwell PE. Topical negative pressure therapy in wound care. J Wound Care. 1999;8(2):79-84.
14 Birke-Sorensen H, Malmsjo M, Rome P, Hudson D, Krug E, Berg L, et al.; International Expert Panel on Negative Pressure Wound Therapy [NPWT-EP]. Evidence-based recommendations for negative pressure wound therapy: treatment variables (pressure levels, wound filler and contact layer)--steps towards an international consensus. J Plast Reconstr Aesthet Surg. 2011;64 Suppl:S1-16.
15 Vig S, Dowsett C, Berg L, Caravaggi C, Rome P, Birke-Sorensen H, et al.; International Expert Panel on Negative Pressure Wound Therapy [NPWT-EP]. Evidence-based recommendations for the use of negative pressure wound therapy in chronic wounds: steps towards an international consensus. J Tissue Viability. 2011;20 Suppl 1:S1-18.
16 Krug E, Berg L, Lee C, Hudson D, Birke-Sorensen H, Depoorter M, et al.; International Expert Panel on Negative Pressure Wound Therapy [NPWT-EP]. Evidence-based recommendations for the use of Negative Pressure Wound Therapy in traumatic wounds and reconstructive surgery: steps towards an international consensus. Injury. 2011;42 Suppl 1:S1-12.
17 Stiefel D, Schiestl C, Meuli M. Integra Artificial Skin for burn scar revision in adolescents and children. Burns. 2010;36(1):114-20.
18 Böttcher-Haberzeth S, Biedermann T, Schiestl C, Hartmann-Fritsch F, Schneider J, Reichmann E, et al. Matriderm
r 1 mm versus Integra
r Single Layer 1.3 mm for one-step closure of full thickness skin defects: a comparative experimental study in rats. Pediatr Surg Int. 2012;28(2):171-7.
19 MedSkin Solutions Dr. Suwelack AG. Billerbeck, Germain [Acesso 18 Fev 2015]. Disponível em:
http://www.medskin-suwelack.com/en/20 Haslik W, Kamolz LP, Nathschläger G, Andel H, Meissl G, Frey M. First experiences with the collagen-elastin matrix Matriderm as a dermal substitute in severe burn injuries of the hand. Burns. 2007;33(3):364-8.
21 Integra LifeSciences Corporation. Plainsboro, New Jersey, USA [Acesso 18 Fev 2015]. Disponível em:
http://www.integralife.com/22 Manual de utilizaçao do Integra. Integra LifeSciences Corporation [Acesso 18 Fev 2015]. Disponível em:
http://www.integralife.com/products%2Fpdfs%2F0273701-1-en_idrt_and_mdrt_treatment_booklet.pdf23 Junqueira LC, Bignolas G, Brentani RR. Picrosirius staining plus polarization microscopy, a specific method for collagen detection in tissue sections. Histochem J. 1979;11(4):447-55.
24 Junqueira LC, Cossermelli W, Brentani R. Differential staining of collagens type I, II and III by Sirius Red and polarization microscopy. Arch Histol Jpn. 1978;41(3):267-74.
25 Mizuhira V, Futaesaku Y. New fixation method for biological membranes using tannic acids. Acta Histochem Cytochem. 1972;5:233-6.
26 Montes GS. Structural biology of the fibres of the collagenous and elastic systems. Cell Biol Int. 1996;20(1):15-27.
27 Baryza MJ, Baryza GA. The Vancouver Scar Scale: an administration tool and its interrater reliability. J Burn Care Rehabil. 1995;16(5):535-8.
1. Professor Assistente do Hospital das Clínicas da Faculdade de Medicina da Universidade de Sao Paulo, Sao Paulo, SP, Brasil
2. Acadêmica de Medicina da Universidade de Sao Paulo, Sao Paulo, SP, Brasil
3. Docente Laboratório de Biologia Celular do Departamento de Patologia da Faculdade de Medicina da Universidade de Sao Paulo, Sao Paulo, SP, Brasil
4. Professor Associado do Laboratório de Investigaçao Médica "Biologia Celular" e do Centro Multiusuário de Microscopia Eletrônica do Departamento de Patologia da Faculdade de Medicina da USP, Sao Paulo, SP, Brasil
5. Professor Associado do Departamento de Cirurgia da Faculdade de Medicina da Universidade de Sao Paulo, Sao Paulo, SP, Brasil
Correspondência:
Luiz Philipe Molina Vana
Rua Batataes 460, cj 11
Sao Paulo, SP, Brasil - CEP: 01423-010
E-mail:
philipe@uol.com.brArtigo recebido: 8/1/2015
Artigo aceito: 20/2/2015
Trabalho realizado na Faculdade de Medicina da Universidade de Sao Paulo, Sao Paulo, SP, Brasil.